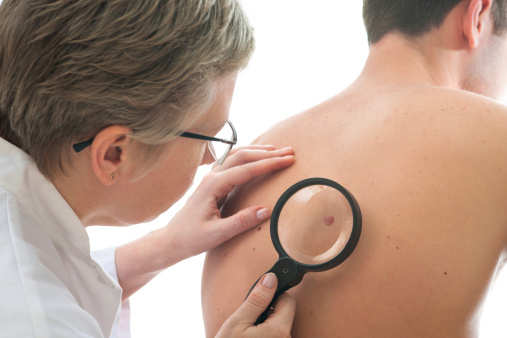
גיל מבוגר ומין זכר מלווים בסיכון מוגבר לאבחנה של מלנומה ראשונית נוספת (JAMA Dermatol)
לאחר אבחנה ראשונה של מלנומה פולשנית ראשונית, גיל מבוגר ומגדר זכרי הינם גורמי סיכון אפשריים לאבחנה של מלנומה נוספת בשלב

לאחר אבחנה ראשונה של מלנומה פולשנית ראשונית, גיל מבוגר ומגדר זכרי הינם גורמי סיכון אפשריים לאבחנה של מלנומה נוספת בשלב

אימון שרירי רצפת אגן מלווה בשיפור בתפקוד המיני בנשים עם הפרעה בתפקוד רצפת האגן, כולל שיפור עוררות מינית, אורגזמה, שביעות

במאמר שפורסם בכתב העת International Journal of Cancer מדווחים חוקרים על תוצאות מחקר חדש, מהן עולה כי שתיית קפה עשויה

איזוטרטינואין (רואקוטן) הינה נגזרת של רטינואידים (ויטמין A) המשמשת לטיפול באקנה וולגריס (Acne Vulgaris) קשה שלא הגיבה לקוי טיפול מוקדמים. ד”ר עדי זיו, עורך מדור ילדים, משתף מחקר מה-JAMA Dermatology שעסק בהערכת הסיכון היחסי והמוחלט לאובדנות ולתחלואה נפשית בקרב המשתמשים באיזוטרטינואין, ומוסיף מהערותיו.

פרופ’ רז עוסק בהפסקת/לקיחת אספירין במטופלים, ומתייחס למאמר שפורסם לאחרונה ב-JAMA בו נמצא שבמטופלים ללא אינדיקציה לנטילת אספירין, הפסקת הטיפול
עדויות חדשות תומכות בבטיחות טיפול חליפי בטסטוסטרון בגברים בגיל העמידה וגברים מבוגרים יותר עם היפוגונאדיזם, כאשר אין עדות לעליה בסיכון

מתוצאות מחקר חדש שפורסמו בכתב העת International Journal of Oncology עולה קשר סיבתי בין אנדומטריוזיס ובין הסיכון למחלות ממאירות, עם
בנשים לאחר טיפולי IVF/ICSI הדבקה בנגיף קורונה בתוך עשרה שבועות מהחזרת עוברים אינה משפיעה לרעה על תוצאות היריון, שיעורי השרשה

במאמר שפורסם בכתב העת International Journal of Oncology מדווחים חוקרים על תוצאות מחקר חדש, מהן עולה כי חשיפה תעסוקתית לאזבסט

מחקר פאזה 2 ב-sonelokimab במתן תת עורי הדגים תגובה קלינית משמעותית בחולי הידרדניטיס סופורטיביה, כך עולה מניסוי קליני אקראי שהוצג במפגש השנתי של האקדמיה האמריקאית לרפואת עור

מחקר חדש מראה תוצאות תפקודיות משופרות לפינוי קריש כירורגית בתוספת ניהול רפואי, כך עולה מניסוי ה-ENRICH שפורסם ב-The New England Journal of Medicine
בחולים עם רמות גבוהות של טריגליצרידים הנמצאים בסיכון לדלקת לבלב, התרופה הניסיונית plozasiran הביאה להפחתה ברמות הטריגליצרידים, כך עולה ממחקר שפורסם ב-JAMA Cardiology

ההנחיות הקליניות הראשונות בארה”ב לאבחון ולטיפול בהפרעות קשב וריכוז (ADHD) אצל מבוגרים צפויות להתפרסם בסתיו הקרוב, ולספק לחולים, רופאים, וקובעי מדיניות מסגרת סטנדרטית שהייתה נחוצה מזה זמן רב
מנתונים חדשים שפורסמו בכתב העת Journal of Investigative Dermatology עולה כי מתן Rilzabrutinib בשילוב עם סטרואידים במינון

הסיכון לסוכרת מסוג 2 גבוה יותר בקרב מבוגרים עם דפוסי דיאטה פרו-דלקתית ואלו הצורכים מלח בכמות רבה,

במאמר שפורסם בכתב העת New England Journal of Medicine מדווחים חוקרים על תוצאות מחקר חדש בו הגיוס למחקר בשלב מוקדם בשל סוגיות הנוגעות לבטיחות ההתערבות, כאשר חיסון אימהי כנגד RSV המבוסס על Perfusion F Protein אמנם הפחית סיכון לסיבוכים משנית למחלה בדרכי נשימה תחתונות על-רקע RSV, אך לווה בעליה בסיכון ללידה מוקדמת. ד”ר ברנרד ברזילי, עורך מדור ניאונטולוגיה, משתף את המאמר ומוסיף מהערותיו

איזוטרטינואין (רואקוטן) הינה נגזרת של רטינואידים (ויטמין A) המשמשת לטיפול באקנה וולגריס (Acne Vulgaris) קשה שלא הגיבה לקוי טיפול מוקדמים. ד”ר עדי זיו, עורך מדור ילדים, משתף מחקר מה-JAMA Dermatology שעסק בהערכת הסיכון היחסי והמוחלט לאובדנות ולתחלואה נפשית בקרב המשתמשים באיזוטרטינואין, ומוסיף מהערותיו.

גולש יקר ! ידיעה זו מיועדת לסגל הרפואי בלבד ואינה מאושרת לצפייה לקהל הרחב. אנא בצע LOG

גולש יקר ! ידיעה זו מיועדת לסגל הרפואי בלבד ואינה מאושרת לצפייה לקהל הרחב. אנא בצע LOG

במגזין הנוכחי: הטיפול בחסר ויטמין D בילדים, מאפייני תיאבון והתפתחות הפרעות אכילה, בקיצור נמרץ – ועוד

חסר בויטמין D נפוץ מאוד בילדים ובמתבגרים באופן גלובלי. בגיל הילדות חסר זה יכול להוביל לרככת, לנכות ואף לתחלואה מסכנת חיים. בעשור השני לחיים מסת העצם גדלה משמעותית ולכן גיל ההתבגרות הינו תקופה קריטית לבריאות העצם בהמשך החיים. מעבר לכך, הידע לגבי השפעותיו הגופניות של ויטמין D שאינן קשורות בבריאות העצם הולך ומתרחב. קיימת חשיבות רבה להקפדה על ערכי ויטמין D תקינים בגיל הילדות וההתבגרות. מוצגות כאן יחד עמדת המומחים באנדוקרינולוגיה מהעיתון expert opinion of endocrinology and metabolism ונייר העמדה של האיגוד לרפואת המתבגרים, שפורסם בעיתון לרפואת המתבגרים, כדי לסכם את ההמלצות הנוגעות לבירור ולטיפול בחסר בויטמין D בילדים ובמתבגרים.

חסר בויטמין D נפוץ מאוד בילדים ובמתבגרים באופן גלובלי. בגיל הילדות חסר זה יכול להוביל לרככת, לנכות ואף לתחלואה מסכנת חיים. בעשור השני לחיים מסת העצם גדלה משמעותית ולכן גיל ההתבגרות הינו תקופה קריטית לבריאות העצם בהמשך החיים. מעבר לכך, הידע לגבי השפעותיו הגופניות של ויטמין D שאינן קשורות בבריאות העצם הולך ומתרחב. קיימת חשיבות רבה להקפדה על ערכי ויטמין D תקינים בגיל הילדות וההתבגרות. מוצגות כאן יחד עמדת המומחים באנדוקרינולוגיה מהעיתון expert opinion of endocrinology and metabolism ונייר העמדה של האיגוד לרפואת המתבגרים, שפורסם בעיתון לרפואת המתבגרים, כדי לסכם את ההמלצות הנוגעות לבירור ולטיפול בחסר בויטמין D בילדים ובמתבגרים.

טכיקרדיה פּרוקסיזמלית על-חדרית (Paroxysmal Supra-Ventricular Tachycardia) כוללת בתוכה טָכיאריתְמיוֹת (Tachyarrhythmia ) שמקורן החשמלי הוא דרך צומת הפרוזדור והחדר (atrio-ventricular junction, ובקיצור AV junction) וטָכיאריתְמיוֹת שעוברות דרך צומת זה, עם קצב לב העולה על 100/דקה. תת-סוגים של הפרעת קצב זו כוללים AV Nodal Reentrant Tachycardia (ובקיצור AVNRT),AV Reentrant
Tachycardia (AVRT) וטכיקרדיה עלייתית מוקדית (Focal Atrial Tachycardia). מאמר זה, מתוך ה-JAMA, מתעמק באפידמיולוגיה, בפתופיזיולוגיה, באבחון, ובאסטרטגיות טיפול.

לפניכם הרצאות הוובינר שהתקיים ב-13.3.24 בהשתתפות ד”ר עידית דותן, ד”ר טלי שטיינמץ וד”ר קרן סקלסקי. להרצאות לחצו כאן
לפניכם הקלטת המפגש בהנחיית ד”ר פנינה רוטמן-פיקלני ובהשתתפות פרופ’ דויד קנדלר. לאחר הרצאתו של פרופ’ דויד קנדלר הועלו מספר מקרים
לפניכם הקלטת המפגש שהתקיים ב-4.3.24, בהנחיית ד”ר נטלי לרנר מהאיגוד הישראלי לרפואת המשפחה ובהשתתפות פרופ’ איל רובינשטוק,

לפניכם הקלטת המפגש שהתקיים ב-26.2.24, בהנחיית ד”ר נטלי לרנר מהאיגוד הישראלי לרפואת המשפחה ובהשתתפות ד”ר נירית לב,

לפניכם הרצאה ודיון בין ד”ר ליאת ברזילי יוסף ופרופ’ איתמר רז על איזון חשיבות האיזון הגליקמי, מתוך

לפניכם הרצאות הוובינר שהתקיים ב7.3.24 מטעם המועצה הלאומית לסוכרת ובהנחיית ד”ר יואל טולדנו. דברי פתיחה ומבוא, ד”ר

לפניכם הרצאות הוובינר שהתקיים ב21.2.24 ביוזמת ספרת הסוכרת בגליל. פרופ’ נעים שחאדה וד”ר ריאד טאהר נותנים סקירה

לפניכם הרצאות הוובינר שהתקיים ב-5.2.24 בהנחיית ד”ר ריאד טאהר ובהשתתפות ד”ר שולי הית’אם ופרופ’ ארמלי זאהר.

ד”ר זאהר חורי מונה למנהל מחלקה פנימית א’ במרכז רפואי צפון (פוריה). ד”ר זאהר חורי, מומחה למחלות ריאה ורפואה פנימית הגיע למרכז הרפואי צפון מבי”ח העמק

במסגרת מחקר בין-לאומי משותף, שלושה מדענים מהטכניון ועמיתיהם בגרמניה יחקרו את המנגנונים המולקולארים המייצבים אונקו-פרוטאינים בסרטן.

מנהל בית החולים ‘אסותא’ אשדוד, ד”ר ארז ברנבוים, מנהל המרכז הרפואי האוניברסיטאי ברזילי, ד”ר חזי לוי, ומנהל המרכז הרפואי האוניברסיטאי סורוקה, ד”ר שלומי קודש יקבלו השנה את ‘פרס נשיא האוניברסיטה’ במסגרת חבר הנאמנים של אוניברסיטת בן-גוריון בנגב.

פרופ’ עודד נחליאלי, מנהל היחידה לכירורגיית הפה, הלסתות ובלוטות הרוק בא.ר.ם, המרכז הרב-תחומי לרפואת אף אוזן גרון ומנהל היחידה לכירורגיה פולשנית מזערית של הפה, הפנים והלסתות במרכז הרפואי לגליל, בנהריה, מונה לאחרונה על ידי החברה האמריקאית והבינלאומית לכירורגיית אף אוזן גרון וניתוחי ראש צוואר לחבר בוועדה לקביעת קריטריונים בינלאומיים, להתמחות בתחום האנדוסקופיות והכירורגיה המזערית של בלוטות הרוק.

המוקד, המופעל ממטעם ארגון הרוקחות בישראל בשיתוף האגודה לזכויות החולה בישראל ייפתח מחדש השבוע במתכונתו המחודשת. המוקד יתן מענה מקצועי לא רק לשאלות מצד הקהל הרחב, אלא גם לשאלות קליניות מצד צוותי הרפואה והפרא-רפואה. מספר טלפון מוקד הייעוץ הרוקחי-קליני מטעם ארגון הרוקחות בישראל כוכבית 9711 *. המוקד פעיל בימים א’, ג’, ה’ בין השעות 10:00 – 13:00, ובימים ב’ ו-ד’ בין השעות 16:00 – 19:00. המוקד זמין בשפות עברית, אנגלית, ערבית ורוסית.

הכנס השנתי הגדול בישראל למטפלים ברפואה משלימה ואינטגרטיבית יתקיים בתאריכים 5-6.7.20225 עד 6 ביולי 2022! מפגש פסגה של 1,500 מטפלים

כיצד יראה עולם הרפואה בעוד 20 שנה? על השאלות האלו יענו גדולי המומחים מישראל ומהעולם בכנס החשוב והמוביל ביותר בעולם

ביום שני הקרוב 16.5.22 יתקיים הכנס השנתי של בריאות הציבור במכללה האקדמית אשקלון בשיתוף הגופים המובילים את

האירוע השנתי של תעשיית מדעי החיים בישראל; בין הדוברים: מייקל דולסטן פייזר, פרופ’ רוברט לנגר ועוד. זו השנה
המפגש יתקיים בזום, ב 12 במאי 2022, בין השעות 09:00 15:00. להרשמה לחצו כאן לתוכנית לחצו כאן
נא ציין כתובת דואר אלקטרוני שבה אתה מקבל דיוורי e-Med או זו שציינת בכרטיס האישי שלך.
קישור לאיפוס סיסמא נשלח למייל.
חזרה להתחברות
תגובות אחרונות