
תוצאות טובות יותר לניתוח כתף הפוכה לעומת טיפול שמרני במקרים של שבר הומרוס (J Shoulder Elbow Surg)
בחולים עם שבר הומרוס פרוקסימאלי עם תזוזה שעברו ניתוח החלפת כתף הפוכה תועדו תוצאות טובות יותר לאחר שנה אחת, בהשוואה

בחולים עם שבר הומרוס פרוקסימאלי עם תזוזה שעברו ניתוח החלפת כתף הפוכה תועדו תוצאות טובות יותר לאחר שנה אחת, בהשוואה

טיפול ב- Atogepant(קיוליפטה) במינון 60 מ”ג פעם ביום הפחית משמעותית את מספר ימי מיגרנה בחודש לאחר 12 שבועות, בהשוואה לטיפול
נשים צעירות רבות עם אבחנה חדשה של סרטן שד חוששות בכל הנוגע להשפעה של הטיפולים כנגד הממאירות על הפוריות, כאשר

האם מחקר ה-EMBARK, שבחן מהו הטיפול היעיל ביותר לסרטן ערמונית עם הישנות ביוכימית בסיכון גבוה, ישים סוף לפרקטיקה טיפולית של עשרות שנים?

איזוטרטינואין (רואקוטן) הינה נגזרת של רטינואידים (ויטמין A) המשמשת לטיפול באקנה וולגריס (Acne Vulgaris) קשה שלא הגיבה לקוי טיפול מוקדמים. ד”ר עדי זיו, עורך מדור ילדים, משתף מחקר מה-JAMA Dermatology שעסק בהערכת הסיכון היחסי והמוחלט לאובדנות ולתחלואה נפשית בקרב המשתמשים באיזוטרטינואין, ומוסיף מהערותיו.

במאמר שפורסם בכתב העת New England Journal of Medicine מדווחים חוקרים על תוצאות מחקר חדש בו הגיוס למחקר בשלב מוקדם בשל סוגיות הנוגעות לבטיחות ההתערבות, כאשר חיסון אימהי כנגד RSV המבוסס על Perfusion F Protein אמנם הפחית סיכון לסיבוכים משנית למחלה בדרכי נשימה תחתונות על-רקע RSV, אך לווה בעליה בסיכון ללידה מוקדמת. ד”ר ברנרד ברזילי, עורך מדור ניאונטולוגיה, משתף את המאמר ומוסיף מהערותיו

במאמר שפורסם בכתב העת Journal of the American Academy of Dermatology מדווחים חוקרים על תוצאות מחקר חדש, מהן עולה כי
בקרב חולים עם מלנומה, דום נשימה חסימתי בשינה בדרגה בינונית-עד-חמורה שאינו מטופל מלווה בסיכון מוגבר לפרוגנוזה ירודה בטווח הארוך בחולים

בנשים עם עודף-משקל או השמנת-יתר המטופלות ב- Semaglutide(וויגובי), טיפול הורמונאלי לווה בירידה גדולה יותר במשקל הגוף, כך עולה מנתונים שפורסמו

מנהל המזון והתרופות האמריקאי (Food and Drug Administration) אישר מחקר ראשון להערכת טיפול CAR-T (או Chimeric Antigen

זירת טרור נרחבת ובה 1,200 נרצחים ויותר מ-9,000 פצועים הינה אירוע בסדר גודל מגה המוני. בדו”ח משותף לאוניברסיטת בן-גוריון בנגב ומד”א, מפורטים רצף ושפע האירועים הרפואיים, החל מהשעה 6:30 בבוקר שבת של ה-7/10 ועד סוף אותו היום. דו”ח זה מציף את האתגרים עימם התמודדו צוותי הרפואה האזרחיים בשטח וממצאיו פורסמו בכתב העת International Journal of Public Health

גם בשבוע שהסתיים ב-13.4.24 המשיכה הירידה בתחלואה דמוית-שפעת, כך לפי דו”ח משרד הבריאות
לאחר אבחנה ראשונה של מלנומה פולשנית ראשונית, גיל מבוגר ומגדר זכרי הינם גורמי סיכון אפשריים לאבחנה של

אימון שרירי רצפת אגן מלווה בשיפור בתפקוד המיני בנשים עם הפרעה בתפקוד רצפת האגן, כולל שיפור עוררות

במאמר שפורסם בכתב העת International Journal of Cancer מדווחים חוקרים על תוצאות מחקר חדש, מהן עולה כי

במאמר שפורסם בכתב העת New England Journal of Medicine מדווחים חוקרים על תוצאות מחקר חדש בו הגיוס למחקר בשלב מוקדם בשל סוגיות הנוגעות לבטיחות ההתערבות, כאשר חיסון אימהי כנגד RSV המבוסס על Perfusion F Protein אמנם הפחית סיכון לסיבוכים משנית למחלה בדרכי נשימה תחתונות על-רקע RSV, אך לווה בעליה בסיכון ללידה מוקדמת. ד”ר ברנרד ברזילי, עורך מדור ניאונטולוגיה, משתף את המאמר ומוסיף מהערותיו

איזוטרטינואין (רואקוטן) הינה נגזרת של רטינואידים (ויטמין A) המשמשת לטיפול באקנה וולגריס (Acne Vulgaris) קשה שלא הגיבה לקוי טיפול מוקדמים. ד”ר עדי זיו, עורך מדור ילדים, משתף מחקר מה-JAMA Dermatology שעסק בהערכת הסיכון היחסי והמוחלט לאובדנות ולתחלואה נפשית בקרב המשתמשים באיזוטרטינואין, ומוסיף מהערותיו.

במאמר שפורסם בכתב העת JAMA מדווחים חוקרים על תוצאות מחקר חדש, מהן עולה כי בפגים עם בקע מפשעתי, השלמת תיקון בקרע לאחר השחרור מיחידת טיפול נמרץ ביילודים הובילה לשיעור נמוך יותר של אירועים חריגים, בהשוואה לפרוצדורות שבוצעו לפני השחרור מבית החולים. ד”ר ברזילי, עורך מדור נאונטולוגיה מוסיף מהערותיו.

מטה אנליזה וסקירה סיסטמתית (מחקר משולב) שפורסמה לאחרונה ב-JAMA PEDIATRICS, עסקה בבריאותם הנפשית של ילדים ובני נוער עם פגיעה נוירולוגית-התפתחותית, על מנת לבחון את הקשר בין פעילות גופנית לפרמטרים של בריאות נפשית: תפקוד קוגניטיבי, בריאות נפשית-פסיכולוגית, הכללת והפנמת בעיות. ד”ר עדי זיו, עורך מדור ילדים, משתף את המאמר ומוסיף מהערותיו.

גולש יקר ! ידיעה זו מיועדת לסגל הרפואי בלבד ואינה מאושרת לצפייה לקהל הרחב. אנא בצע LOG

גולש יקר ! ידיעה זו מיועדת לסגל הרפואי בלבד ואינה מאושרת לצפייה לקהל הרחב. אנא בצע LOG

במגזין הנוכחי: הטיפול בחסר ויטמין D בילדים, מאפייני תיאבון והתפתחות הפרעות אכילה, בקיצור נמרץ – ועוד

חסר בויטמין D נפוץ מאוד בילדים ובמתבגרים באופן גלובלי. בגיל הילדות חסר זה יכול להוביל לרככת, לנכות ואף לתחלואה מסכנת חיים. בעשור השני לחיים מסת העצם גדלה משמעותית ולכן גיל ההתבגרות הינו תקופה קריטית לבריאות העצם בהמשך החיים. מעבר לכך, הידע לגבי השפעותיו הגופניות של ויטמין D שאינן קשורות בבריאות העצם הולך ומתרחב. קיימת חשיבות רבה להקפדה על ערכי ויטמין D תקינים בגיל הילדות וההתבגרות. מוצגות כאן יחד עמדת המומחים באנדוקרינולוגיה מהעיתון expert opinion of endocrinology and metabolism ונייר העמדה של האיגוד לרפואת המתבגרים, שפורסם בעיתון לרפואת המתבגרים, כדי לסכם את ההמלצות הנוגעות לבירור ולטיפול בחסר בויטמין D בילדים ובמתבגרים.

להרצאה לחצו כאן

לפניכם הרצאות הוובינר שהתקיים ב-13.3.24 בהשתתפות ד”ר עידית דותן, ד”ר טלי שטיינמץ וד”ר קרן סקלסקי. להרצאות לחצו כאן
לפניכם הקלטת המפגש בהנחיית ד”ר פנינה רוטמן-פיקלני ובהשתתפות פרופ’ דויד קנדלר. לאחר הרצאתו של פרופ’ דויד קנדלר
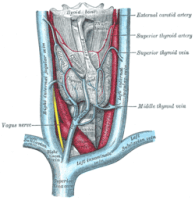
לפניכם הקלטת המפגש שהתקיים ב-4.3.24, בהנחיית ד”ר נטלי לרנר מהאיגוד הישראלי לרפואת המשפחה ובהשתתפות פרופ’ איל רובינשטוק,

לפניכם הקלטת המפגש שהתקיים ב-26.2.24, בהנחיית ד”ר נטלי לרנר מהאיגוד הישראלי לרפואת המשפחה ובהשתתפות ד”ר נירית לב,

לפניכם הרצאה ודיון בין ד”ר ליאת ברזילי יוסף ופרופ’ איתמר רז על איזון חשיבות האיזון הגליקמי, מתוך

לפניכם הרצאות הוובינר שהתקיים ב7.3.24 מטעם המועצה הלאומית לסוכרת ובהנחיית ד”ר יואל טולדנו. דברי פתיחה ומבוא, ד”ר

לפניכם הרצאות הוובינר שהתקיים ב21.2.24 ביוזמת ספרת הסוכרת בגליל. פרופ’ נעים שחאדה וד”ר ריאד טאהר נותנים סקירה

סקר חדש ומקיף שערכה מכבי שירותי בריאות במלאת חצי שנה למלחמת ‘חרבות ברזל’ חושף את המצב הבריאותי של הציבור הישראלי, כפי שהוא עצמו תופס אותו, רגע לפני חג הפסח. מהסקר עולה נתון מדאיג: עליה של יותר מ-100% בשיעור האזרחים שתופסים את מצבם הבריאותי כבינוני או גרוע בהשוואה לתקופה שלפני המלחמה

בהודעה משותפת למשרד האוצר ומשרד הבריאות, מנכ”לי המשרדים קבעו היום כי ההקמה והתפעול של בית החולים החדש בבאר שבע יהיה במודל משולב של קופות החולים מאוחדת ולאומית ובית החולים שיבא, תוך שהבעלות תהיה של קופות החולים וההפעלה תהיה על ידי בית החולים שיבא שעימו יתקשרו הקופות.

ד”ר זאהר חורי מונה למנהל מחלקה פנימית א’ במרכז רפואי צפון (פוריה). ד”ר זאהר חורי, מומחה למחלות ריאה ורפואה פנימית הגיע למרכז הרפואי צפון מבי”ח העמק

במסגרת מחקר בין-לאומי משותף, שלושה מדענים מהטכניון ועמיתיהם בגרמניה יחקרו את המנגנונים המולקולארים המייצבים אונקו-פרוטאינים בסרטן.

מנהל בית החולים ‘אסותא’ אשדוד, ד”ר ארז ברנבוים, מנהל המרכז הרפואי האוניברסיטאי ברזילי, ד”ר חזי לוי, ומנהל המרכז הרפואי האוניברסיטאי סורוקה, ד”ר שלומי קודש יקבלו השנה את ‘פרס נשיא האוניברסיטה’ במסגרת חבר הנאמנים של אוניברסיטת בן-גוריון בנגב.

הכנס השנתי הגדול בישראל למטפלים ברפואה משלימה ואינטגרטיבית יתקיים בתאריכים 5-6.7.20225 עד 6 ביולי 2022! מפגש פסגה של 1,500 מטפלים

כיצד יראה עולם הרפואה בעוד 20 שנה? על השאלות האלו יענו גדולי המומחים מישראל ומהעולם בכנס החשוב והמוביל ביותר בעולם

ביום שני הקרוב 16.5.22 יתקיים הכנס השנתי של בריאות הציבור במכללה האקדמית אשקלון בשיתוף הגופים המובילים את

האירוע השנתי של תעשיית מדעי החיים בישראל; בין הדוברים: מייקל דולסטן פייזר, פרופ’ רוברט לנגר ועוד. זו השנה
המפגש יתקיים בזום, ב 12 במאי 2022, בין השעות 09:00 15:00. להרשמה לחצו כאן לתוכנית לחצו כאן
נא ציין כתובת דואר אלקטרוני שבה אתה מקבל דיוורי e-Med או זו שציינת בכרטיס האישי שלך.
קישור לאיפוס סיסמא נשלח למייל.
חזרה להתחברות
תגובות אחרונות