אנו שמחים להביא כאן מאמר אורח אשר נכתב ע”י לילי גולדשטיין ושות’. את המאמר סקרו עורכי מדור הקרדיולוגיה (ד”ר מנחם נהיר), והקרדיולוגיה ההתערבותית (פרופ’ שמואל בנאי) וראו חשיבות ותועלת בהצגתו באתר.
המחברים:
לילי גולדשטיין, R.N; M.A, סגנית אחות אחראית, כרורגית כלי דם חזה, מרכז רפואי אסף הרופא.
ישראלה כהן, R.N; M.A, מפקחת על חטיבה פנימית וכלי דם חזה, מרכז רפואי אסף הרופא.
מיכל רסין, R.N, PhD, מרכזת יחידת מחקר בסיעוד, מרכז רפואי אסף הרופא.
דינה סילנר, R.N, M.A, מנהלת הסיעוד, מרכז רפואי אסף הרופא.
כתובת למשלוח הודעות ותגובות:
מיכל רסין, יחידת מחקר, הנהלת הסיעוד, מרכז רפואי אסף הרופא, צריפין, ד.נ. באר יעקוב, 70300.
דואר אלקטרוני: mailto:rasinm@asaf.health.gov.ill
מפרצת מדומה בעקבות קרדיולוגיה פולשנית גורמים, גישות טיפוליות, ותפקיד הסיעוד
תקציר
מפרצת מדומה בעורק הפמורלי, היא אחד מהסיבוכים השכיחים המופיעים לאחר צנתור לבבי. במאמר הנוכחי יסקרו הגורמים להופעתה, ידונו גישות הטיפול העיקריות, ויפורטו בהרחבה תפקידי הסיעוד בכל הקשור בשלבים השונים של ההתערבות במפרצת המדומה.
מבוא
הקידום המשמעותי שחל בתחום הקרדיולוגיה הפולשנית שיפר מאוד את אופציות הטיפול והפרוגנוזה של החולים, עם זאת, לא ניתן להתעלם מהסיבוכים שכרוכים בו.
מפרצת מדומה בעורק הפמורלי (Femoral artery pseudoaneurysms), היא אחד מהסיבוכים השכיחים שמופיעים לאחר טיפול קרדיאלי פולשני(Corr,1994; Juran, Smith, OBrien, DeLuca & Sigmon,1999; McCabe, (McPherson, Lohse & Weaver,2001. המפרצת מדומה עלולה לגרום לאובדן דם, ובמידה ולא תטופל במועד היא עלולה אפילו להוביל למוות. לכן נדרשת הערכה מיידית והתערבות יעילה. לאחות מיועד תפקיד מרכזי בזיהוי החולים שנמצאים בקבוצת סיכון לפיתוח מפרצת מדומה, ובהמשך בטיפול בהם, תוך הכרת שיטות הטיפול האפשריות, ותגובותיהם הצפויות של החולים לטיפול (Gross, 1999; Hass & Quinlan, 1999; Kienast & Fitzgerald, 1997 ).
סקירת ספרות
מפרצת מדומה, נוצרת לאחר שלב הוצאת השרוול בצנתור, כאשר הדם במקום הדיקור לא נקרש כהלכה. הדם העורקי אינו יכול לעזוב את המפרצת, מאחר והוא מוגבל על ידי קפסולה של סיבים חזקים, המורכבים מרקמות סביב מקום הדיקור. מצב זה דומה במידה רבה להופעת המטומה. סביב הקפסולה הסגורה נוצרת לולאה חיצונית שבתוכה נלכד הדם, שגבעולה קשור לעורק הדקור. כיוון שהלולאה היא חיצונית ואינה מערבת את שכבות כלי הדם העורקים, מקובל לכנות אותה מפרצת מדומה (תמונה מס’ 1), להבדיל ממפרצת אמיתית (Hass & Quinlan, 1999).
שכיחות המפרצת המדומה לאחר צנתור אבחנתי היא בטווח של 0.1% -0.7% , ולאחר פרוצדורות טיפוליות כמו: הרחבה על ידי בלון והכנסת סטנט עולה שיעור ההארעות ל- 3.2% Lange, Houe &) Hwlgstrand, 2001 ). במחקרים אחרים מדווח על שיעורים גבוהים יותר לאחר הכנסת סטנט, עד לכדי 5.7% (Hass & Quinlan, 1999) .
תמונה מס’ 1 -דוגמא למפרצת מדומה:
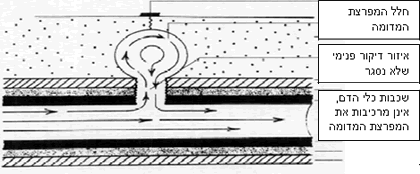
הסיבות להופעת מפרצת מדומה נחלקות לכאלו שתלויות במטופל, בצוות המטפל ובמכשור. הסיבות שתלויות במטופל הן: גיל מעל 65, בו הנטייה להסתיידות כלי הדם ועודף משקל גדולה יותר. היבטים אלו מקשים על היכולת ללחוץ במקום הדיקור עם גמר הצנתור, ולעצור את זרימת הדם (Weinmann, Chayen, Kobzantzev, Zaretsky & Bass, 2002 ).
הסיבות שתלויות בצוות המטפל ובמכשור כוללות: מקום דיקור לא מתאים, לדוגמא כניסה לעורק הפמורלי השטחי, במקום לעורק הפמורלי העמוק. שימוש במחטים ושרווליות(Sleeves) בעלי קוטר רחב מידי – מעל ל F8. שימוש לפני הצנתור באנטיקוגולנטים (הפרין, קומדין), או ממיסי קריש (סטרפטוקינז ואורוקינז), או אנטיאגרגנטים כמו אספרין, מהווים גורמי סיכון להתפתחות מפרצת מדומה, שכן הם המאריכים את זמן הקרישה והדימום. נוסף לכך, צנתור שנמשך זמן רב מידי ובמיוחד צנתורים מורכבים הכוללים השתלת סטנט או אטרקטומי (atherectomy), חושפים עוד יותר את המטופל להיוצרות מפרצת מדומה, (Davis, VanRiper, Longstreet & Moscucci, 1997; Hass & Quinlan,1999; Kang, Labropoulos, Mansour & Baker,1998; Lazzara, Pfersdof & Sedlacek, 1997; Weinmann, Chayen, Kobzantzev, Zaretsky & Bass, 2002).
גורמים נוספים הם: לחיצה לא מספקת לאחר הוצאת השרוולית, (זמן הלחיצה המומלץ הוא 20 דקות), וגם לחיצה בטכניקה ובמיקום לא מתאים (כשהמקום הנכון הוא כחצי סנטימטר עד סנטימטר מעל מקום הדיקור בעור .(Lazzara, Pfersdof & Sedlacek, 1997; Smith & Labriola, 2001)בדומה לכך, עיכוב בהוצאת השרוולית (במקום להוציאה בסמוך לסיום הצנתור), עשויים לגרום למפרצת מדומה (Juran, Smith, OBrien, DeLuca, & Sigmon, 1999).
גישות טיפוליות
קיימות שלוש גישות לטיפול במצב: עד שנת 1991 נותחו כל החולים שסבלו ממפרצת מדומה, ולמרות שהצליחו לטפל במצב בדרך זו, היה הדבר כרוך בסכנות ניתוח נלוות, ובהם אובדן דם, פוטנציאל לזיהומים, אשפוז ממושך וכאב רב לחולה. יתר על כן, לעיתים היה צורך לבצע את הניתוח גם לחולים שנמצאים בתקופה האקוטית של האוטם הלבבי, היבט שחשף אותם לסכנת מוות במהלך הניתוח Weinmann et al ,2002)).
בשנת 1991 משהוצג לראשונה הטיפול באמצעות UGCR- ultrasound guided compression repair, הוא תפס את מקום הניתוח שהיה מקובל עד אז, והפך לשיטת הטיפול העיקרית במפרצת המדומה. באמצעות האולטרה סאונד זוהה מיקומה המדויק של המפרצת, ועל המקום הופעל לחץ באמצעות מטמר האולטרסאונד, עד שזרימת הדם נעצרה. הזמן שנחוץ להצלחת השיטה נע בין 10 ל- 20 דקות. יש לציין, שבמקרים בהם זרימת הדם לא נעצרת עלול זמן הלחיצה להימשך עד 300 דקות (שהן חמש שעות)Kang,) (Labropoulos, Mansour& Baker,1998. יתרון הגישה הנוכחית נובע מכך שאינה חודרנית ונחשבת כבטוחה יחסית, ולא יקרה Gross, 1999)). שיעורי ההצלחתה הם בין 90%- 60(Kang et al,2000) .
עם זאת, היא כרוכה בחסרונות בעיקר בשל חוסר הנוחות והכאב שנגרמים למטופל עקב הלחץ המתמשך על המפשעה. מאידך, היא גורמת קושי לצוות המטפל שמפעיל את הלחץ, ומצוי במצב של פעילות שרירים מאומצת משך זמן רב (כמעט מצב קטטוני). יתר על כן, בעקבות לחץ מתמשך על המפשעה, דווחו גם מקרים של הופעת איסכמיה ברגל המטופל. בתוך כך, יש לקחת בחשבון שפעולה זו אינה מתאימה לחולים עם תסמונת אנגינוטית פעילה (Weinmann et al, 2002), ואין לעשותה לחולים המקבלים תרופות אנטיקוגולנטיות, הואיל ולחץ ממושך עשוי ליצור המטומות (Kang et al, 1998) .
בשנת 1997, פותחה שיטה חדשה שנקראתUGTI- ultrasound guided thrombin injection . באמצעות אולטרסאונד מזהים את מקום המפרצת המדומה ומזריקים 1000 יחידות של טרומבין, כשאורך המחט נקבע על פי עומק המפרצת. תוך שניות רואים בשיקוף האם המפרצת נסגרה. יתרונות שיטה זו הם רבים: ראשית, אפשר ליישם אותה גם בחולים עם אוטם אקוטי, וגם בחולים המקבלים תרופות אנטיקוגולנטיות.
הכאב שכרוך בה הוא זמני ומופיע רק בזמן הדיקור, ולכן לא דורש מתן תרופות נגד כאבים ואו הרגעה. מלבד זאת, המטופל לא חשוף לסכנות של אובדן דם, או זיהום. יתרונות נוספים לטיפול הם: עלותו הנמוכה, הזמן הקצר שהוא אורך (בין 3-30 דקות), והאשפוז שבעקבותיו קצר ואינו עולה על יממה. יתרה מכך, אחוזי ההצלחה של השיטה הם גבוהים ביותר, ונעים בין 100%-95. מגבלותיה מועטות, ומתמצות בקושי להחדיר את המחט כאשר המפרצת עמוקה (Kang et al, 1998; Weinmann et al, 2002 ).
השוואה מסכמת בין גישת ה- UGCR (לחיצה תחת דופלר), לבין ה UGTI (הזרקת טרומבין) מלמדת שהראשונה אורכת זמן רב יותר, כרוכה בכאב ואחוזי ההצלחה נמוכים יחסית. לעומתה, שיטת ה-UGTI (הזרקת טרומבין), היא מהירה, ללא כאב וניתנת לביצוע גם אצל חולים שמקבלים טיפול אנטי קוגולנטי (Khoury Vermeulen, Umans, Rijbroek & Rauwereda, 2000; Taylor et al, 1999).
תפקיד הסיעוד
ההתערבות הסיעודית תוצג בהתאם לשלבים השונים של התהליך, החל במניעת המפרצת המדומה, זיהויה והטיפול בה, ולבסוף בהדרכה לקראת שחרור.
מניעה: הדרכת החולה היא הצעד הראשון במניעת המפרצת המדומה. ראשית, צריך ללמד אותו להשאיר את הרגל המצונתרת ללא תזוזה לפחות במשך 4-6 שעות. לשכב פרקדן במיטה במנוחה, ולהימנע מהרמת הראש שגורם להגברת הלחץ התוך עורקי ומונע קרישת דם במקום הדיקור. בתוך כך, יש להדריך את החולה שכאשר הוא משתעל או מתעטש עליו ללחוץ על מקום הדיקור. על החולים לדעת שצפוי טפטוף של דם סביב מקום השרוולית, עם זאת, אסור שיהיה דימום לאחר הוצאת השרוולית(Hass & (Quinlan,1999. למניעת דימום, נדרש הצוות המטפל להפעיל לחץ מתאים כדי לזרז את תהליך קרישת הדם באזור החדרת הצנתר. למרות שבארץ, הוצאת השרוולית והלחיצה שאחריה הם בתחום אחריותו של הרופא, ישנן עדויות ממרכזים רפואיים בארה”ב, שבהם מתבצעת הפעולה על ידי אחיות מוסמכות (Juran, Smith, OBrien, DeLuca, & Sigmon, 1999; Lazzara, Pfersdof & Sedlacek, Smith & Labriola, 2001; 1997; McCabe, McPherson, Lohse & Weaver,2001;).
זמן הוצאת השרוולית מתאים כדי להדריך את החולה לדווח לאחות באם חל שינוי בהרגשתו. יחד עם זאת, האחות צריכה לאמוד את מקום הדיקור ולהאזין בעזרת סטטוסקופ לפני ואחרי שהחולה ירד מהמיטה והתהלך. עלייה להעריך את החולים על ידי סימון גבולות ההמטומה, כדי לעקוב אחר התפשטותה, וגם למדוד את היקף הרגל לשם השוואה. במקביל, האחות צריכה לנטר את הסימנים החיוניים, וגם את רמות המוגלובין וההמטוקריט (Smith & Labriola, 2001).
זיהוי: רוב המפרצות המדומות מתגלות תוך 24-72 שעות לאחר צנתור (Smith & Labriola, (2001, וישנם מחקרים שמורים שסימנים ראשונים של מפרצת מופיעים בטווח של 18-24 שעות מתום הצנתור .(McCabe, McPherson, Lohse & Weaver, 2001) האחיות צריכות להיות ערות לזיהוי סימנים המחשידים להתפתחות מפרצת מדומה ובהם: גוש פועם (pulsatile), שנמצא בקרבת מקום הדקירה בעורק הפמורלי, רטט במקום ותלונות של החולה על תחושת שריפה, קריעה, לחץ או כאב חמור במקום הדיקור (Lazzara, Pfersdof & Sedlacek, 1997). הדפקים הדיסטלים נשארים לרוב ללא שינוי, משום שדם ממשיך לזרום בעורק הראשי, כך שזרימת הדם לא נפגעת. סימנים חיוניים גם הם נשארים בדרך כלל ללא שינוי, אלא אם החולה איבד כמות משמעותית של דם.
טיפול : עם זיהוי המפרצת המדומה, האחות צריכה להנחות את המטופל לא לרדת מהמיטה, עד ביצוע ההתערבות הטיפולית (למניעת סכנה של פיצוץ המפרצת). נוסף על כך, יש להסביר לו אודות הבדיקה, לענות על שאלותיו, ובכך לנסות להפחית חרדה .(Gross,1999)
הדרכה לקראת שחרור: היות והמפרצת עשוייה להתפתח משך יום עד שלושה ימים מתום הצנתור, הופעתה בבית אינה דבר שכיח, לכן על המטופל להימנע מהדברים הבאים: הרמת משאות כבדים (מעל 3 קג’), דחיפה וריצה משך שבוע, וביום הצנתור עליו להימנע מעלייה במדרגות. בנוסף, בזמן שיעול או עיטוש צריך ללמדו להפעיל לחץ בעזרת האגודל מעט מעל מקום הדיקור (Hass & Quinlan,1999).
סיכום
לסיעוד מיועד תפקיד התערבותי במטרה להפחית את ההארעות המפרצת המדומה עקב צנתור העורק הפמורלי. האחות צריכה להכיר את הגורמים ולזהות את החולים שהינם בעלי סיכון להתפתחותה, ולטפל בהם מוקדם ככל האפשר. כמו כן, יש לנקוט בצעדים מניעתיים, ולהדריך את החולה ומשפחתו באשר להפחתת הסיכונים והכרת הסימנים והסימפטומים של התהוות המפרצת המדומה.
רשימה ביבליוגרפית
Corr, L (1994). New methods of making blocked coronary arteries patent again. British Medical Journal, 309, 579-585.
Davis, C; Van Riper, S; Longstree, J. & Moscucci, M. (1997). Vascular complications of coronary interventions. Heart & Lung , 26, 118-127.
Juran, N.B; Smith, D.D; OBrien, M.A; DeLuca, S.A. & Sigmon, K. (1999). Nursing interventions to decrease bleeding at the femoral access site after percutaneous coronary intervention. American Journal of Critical care, 8, 303-314.
Gross, K.A. (1999). Ultrasonographicdiagnosis and guided compretion repair of femoral artery pseudoaneurysm: An update for the vascular nurse. Jurnal of Vascular Nursing, 17 (3), 59-64.
Hass. K. & Quinlan.B. (1999). Preventing pseudoaneurrysms following femoral cannulization. Dimensions of Critical Care Nursing, 18 (2), 24-28.
Kang, S.K; Labropoulos, N; Mansour, A & Baker, W.H. (1998). Precutaneous ultrasound method for treating: A new injectionmethod for treating postcatheterization femoral pseudoaneurysms. Journal of Vascular Surgery, 27, 1032- 1038.
Kang, S.K; Labropoulos, N; Mansour, A ; Michelini, M ; Filliung, D ;Baubly, M.P ;Baker, W.H. (2000). Expanded indications for ultrasound guided thrombin injection of pseudoaneurysms. Journal of Vascular Surgery, 31, 289-298.
Kienast, J & Fitzgerald, D.(1997).Identifing and treating femoral artery pseudoaneurysms following invasive cardiac procedures. Medsurg Nursing, 6(2), 95-97, 106.
Khoury, M; Rebecca, A ; Greene, K; Rama, K; Colaiuta, E; Berg, R. (2002). Duplex scanning
guided injection for the treatment of iatrogenic pseudoaneurysms. Journal of Vascular Surgery, 35,517-521.
Lazzara, D; Pfersdorf, P; Sedlacek, M. (1997). Femoral compression device. Nursing, 27(12),54-58.
McCabe, P.J; McPherson, L.A; Lohse, C.M. & Weaver,M.S. (2001). Evaluation of nursing care after diagnostic coronary angiography. American Journal of Critical Care, 10, 330-340.
Smith, T.T; Labriola, R. (2001). Developing best practice in arterial sheath removal for registered. Journal of Nursing Care Quality, 16(1), 61-68.
Taylor, B.S; Rhee, R.Y; Muluk, S;Trachtenberg, J; Waters, D; Steed, D.L. and Makaroun, M.S. (1999). Thrombin injection versus compression of femoral artery pseudoaneurysms. Journal of Vascular Surgery, 30, 1052-1059..
Vermeulen, E. G.J; Umans, U; Rijbroek, A. & Rauwereda, J.A. (2000). Endovascular and surgical techniques percutaneous duplex guided thrombin injection for treatment of latrogenic femoral artery pseudoaneurysms. European Journal of Endvascular Surgery, 20, 302-304.
Weinmann, E.E; Chayen, D; Kobzantzev, Z.V; Zaretsky,M & Bass, A.(2002). Treatment of postcatheterisation false aneurysms: Ultrasound guided compression vs ultrasound. European Journal of Vascular Surgery, 23, 68-72. guided thrombin injection

















השאירו תגובה
רוצה להצטרף לדיון?תרגישו חופשי לתרום!