סיכום הרצאתו של דר' פינקלשטין.
רפואת אף אוזן גרון מתחלקת לתשעה תת-תחומים, אוטולוגיה, רינולוגיה, לארינגולוגיה ופונוכירורגיה, וסטיבולוגיה, כירורגיה אסתטית, כירורגית ראש וצואר וכירורגית בסיס הגולגולת.
ההרצאה תתמקד בנושאים: דלקות של האוזניים התיכוניות, נחרה והפרעות נשימה בשינה.
דלקות אוזניים תיכוניות
ברפואת אף אוזן גרון בדיקת האוזן מתבצעת באמצעות מיקרוסקופ. בדיקה זו מאפשרת הגדלה ניכרת וראיה תלת-ממדית. בנוסף, ידי הרופא פנויות לבצע פעולות שונות באוזן על פי הצורך.
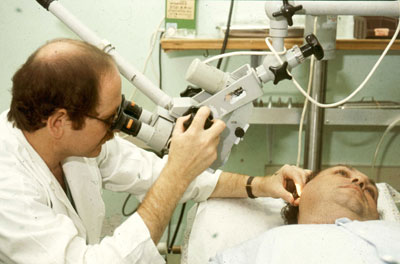
כלי עזר נוסף הוא האנדוסקופ המאפשר לראות את האוזן, לחדור מבעד לנקב קיים או הנוצר לשם כך ולראות מה מתרחש באוזן עצמה. האוזן מתחלקת לאוזן חיצונית, תיכונה ופנימית. האוזן התיכונה מוגבלת בצד ולמטה ע"י התופית (קרום התוף) המחוברת לפטיש שהיא העצם הצדדית בשרשרת עצמות השמע הכוללות גם את הסדן והארכובה. גלי הקול הופכים למעין גלים ורטט בתופית המועברים באמצעות עצמות השמע לנוזל האוזן הפנימית. שם התנודות גורמות לתנועה של שעריות שכך נגרמות בהן התפרקויות חשמליות. התפרקויות אלו מועברות למוח מבעד לעצבים ומתורגמות במוח לצלילים. מבעד לתופית ניתן לצפות רק בחלק מהפטיש ובמפרק שבין הסדן לארכובה.
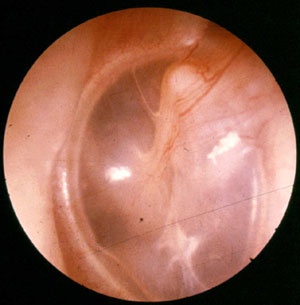
שאר חלקי שרשרת עצמות השמע ממוקמים בחלק עליון, פנימי המוסתר מהעין.

מה שניתן לצפייה באוזן התיכונה בהסתכלות על התופית הוא החלק התחתון-חיצוני. לעיתים ניתן לראות מבעד לתופית את השתקפות החלון העגול. לעיתים כשילד בוכה בעת הבדיקה, עושה פעולת ולסלווה וכלי הדם בתופית הופכים לגדושים ונותנים לתופית גוון אדמדם היכול לגרום בעת בדיקה באוטוסקופ לאבחנה שגויה של דלקת חריפה.
האוזן היא חלק מדרכי הנשימה העליונות ולכן מצופה רירית נשימתית. כבכל רירית נשימתית יש ספיגה מתמדת ע"י הדם של החמצן הנמצא באוויר המגיע לאוזן, מבעד לרירית ודפנות נימי הדם. הלחץ באוזן התיכונה צריך להיות שווה ללחץ האטמוספרי. כלומר הלחץ משני צדי התופית צריך להיות זהה. לעומת זאת הפרשי לחץ גורמים לעליה בתנגודת האוזן התיכונה בהתמרת הצלילים לפולסים החשמליים ולתחושת אטימות עד כאב. החצוצרה ע"ש אאוסטאכי מהוה מנגנון שתפקידו לאזן את הלחץ באוזן התיכונה ע"י פתיחתה לסירוגין והעברת אויר מהלוע האפי פנימה במקום האוויר שנספג. עם זאת תפקידה לנקז בכיוון ההפוך ללוע האפי ריר שנוצר באוזן התיכונה באופן סדיר כך שקצב הניקוז צריך להיות שווה לקצב ייצור הריר כך שלא יצטבר באוזן. החצוצרה צריכה להיות סגורה כיוון שהיא משמשת כמבודד אקוסטי ולהיפתח אך ורק לסירוגין ולפרקי זמן קצרים. אנשים שהחצוצרה ע"ש אאוסטאכי שלהם פתוחה באופן קבוע סובלים מכך שהם שומעים באופן מוגבר את הצלילים שנוצרים בגופם כצלילי הבליעה והדיבור והדבר מהוה מטרד.
מרבית מחלות האוזן התיכונה מקורם בתפקוד לקוי של מנגנון האוורור של האוזן, כאשר הסיבה לכך טמונה בד"כ במחלות הלוע האפי שם החצוצרות נפתחות. במחלות האוזן התיכונה חשוב לבדוק מה מתרחש בין האוזניים וזאת ניתן לבדוק בעזרת אנדוסקופייה גמישה מבעד לאף וכן ע"י ביצוע טומוגרפיה מחשבית.
דלקת אוזניים נסיובית
(Secretory Otitis Media=Otitis media with Effusion).
מחלה זו היא תוצאה של פרע-תפקוד החצוצרה ועל כן היוצרות לחץ שלילי והצטברות של נוזל שקוף , לבן או צהבהב ("ש?ר?ף"= glue) באוזן התיכונה. לעיתים קרובות קרום התוף מזכיר נייר פרגמנט וכשמאחוריו נוזל שקוף האבחנה בבדיקה באמצעות אוטוסקופ ע"י רופא שאיננו רופא אף, אוזן וגרון קשה. במצב זה בד"כ התופית קעורה מתחת למפלס האנולוס שהוא בטבעת שהתופית מחוברת אליה סביב. במחלה זו נגרם ליקוי שמיעה הולכתי. במידה ולקוי השמיעה מגיע לסף של 25 דציבל הוא יכול לגרום לפגיעה בהתפתחות הילד ובעיקר יכול לגרום לאחור שפתי. לעיתים ילדים אלו סובלים מאי-שקט וחוסר ריכוז, ולעיתים הסימן יכול להיות הגברת עוצמת הקול בטלוויזיה. זו מחלה שקטה ולאורך זמן יכולה לגרום לנזקים לאוזן, מאחר ומחלה זו שהיא נפוצה ביותר בילדות אינה גורמת לכאב או חום, רצוי לשלוח כל תינוק וילד קטן בדיקת מומחה אף, אוזן, גרון אחת לחצי שנה.
דלקת אוזניים נסיובית כרונית תת לחץ ממושך יכולה לגרום להעלמות של שכבת הביניים של התופית המורכבת מרקמת חיבור . אפיתל התופית הוא בעל אלסטיות גבוהה ולכן התופית הקעורה והמתנוונת צונחת בהדרגה. כך נוצרים כיסים בתופית (כיסי רטרקציה). בכיסים אלו יכול להצטבר חומר קרן ונוצר שק של חומר זה החודר לאוזן התיכונה סביב עצמות השמע ומכרסם באוזן. תהליך היפרפלסטי הרסני זה נקרא כולסטאטומה. במצב זה הטיפול הוא ניתוחי ומבוסס על מסטואידקטומיה, כלומר ניתוח נרחב של האוזן שכולל את ניקויה וגם במחיר של פגיעה בשמיעה. סיבוך אחר של דלקת אוזניים נסיובית הוא הצטלקות התופית כלומר מירינגוסקלרוזיס היכולה להתפתח לטימפנוסקלרוזיס הגורם לליקוי שמיעה.
אומנם ניתן לטפל בדלקת אוזניים נסיובית באמצעות סטרואידים אך עם תום הטיפול יש בד"כ הישנות של המחלה ולכן טיפול זה איננו מקובל בד"כ.
יש לציין שבדלקת אוזניים נסיובית זו אין השתתפות של תאי פיטום (Mast cells) ואין כלל מרכיב אלרגי. לכן תכשירים אינטי-היסטמינים אינם יעילים כטיפול בדלקת אוזניים נסיובית ואינם יכולים לגרום "לייבוש" האוזניים. נזלת אלרגית יכולה להוביל לסינוסיטיס ואז גירוי באזור פתחי החצוצרות יכול לגרום להיוצרות דלקת אוזניים נסיובית. בנוסף לכך במקרים אלו חיידקים מהדלף האחור-אפי של ההפרשה המוגלתית שמקורה בסינוסים יכולים לעבור דרך החצוצרה ולגרום לדלקת אוזניים חריפה.
ההחלטה על ניתוח מתבססת על בדיקת האוזן והקליניקה. במקרים של ליקוי שמיעה, ניוון תופית, או היוצרות כיסי רטרקציה יש לטפל בניתוח הכולל צנרור התופיות, כלומר הכנסת צינוריות אוורור ("כפתורים") במשולב עם כריתת האדנואיד (כריתת "שקד שלישי" או בפי העם: "פוליפים") המצוי בלוע האפי מאחורי האף בצמוד לפתחי החצוצרות. כריתת האדנואיד משפרת ביותר את ההחלמה של החצוצרות וחזרתן לתפקוד תקין ובנוסף לכך פותרת בד"כ את אטימות האף הנלוות לכך. הצינוריות נפלטות מאליהן והנקבים בד"כ נסגרים. הימנעות מטיפול במחלה כרונית זו יכולה לגרום להרס התופית, להתדבקותה לקרקעית האוזן ולהיוצרות תהליך הרסני שהוא הכולסטאטומה. הניתוח נמשך כמחצית השעה ואיננו כרוך באשפוז אלא בהשהיה של כרבע שעה בבית החולים. כל עוד צינוריות האוורור ממוקמות בתופיות יש להימנע מהחדרת מים לאוזניים. סיבוכים לאחר צנרור התופיות נדירים למדי וכוללים: זיהום (בד"כ עקב כניסת מים), פליטה מוקדמת של הצינורית, תגובה לכפתור כגוף זר ונקב קבוע בתופית. במקרים בהם הצינורית הרגילה נפלטת מוקדם מדי או כשיש צורך לתמוך בתופית רופפת הצנוחה על הקרקעית ניתן להשתמש בצינורית מסוג T. צינורית זו בדרך כלל אינה נפלטת מעצמה ויש להוציאה לאחר כשנה וחצי וזאת ע"מ למנוע היוצרות של נקב קבוע בתופית.
דלקת חריפה של האוזן התיכונה
(Acute Otitis Media)
עם היוצרותה, בשלב הראשון הנמשך שעות מועטות ישנה היפרמיה כלומר גודש נימי דם באזור עליון אחורי של התופית. שאר אזורי התופית עדיין שקופים. בהמשך התופית הופכת להיות היפראמית וקמורה כולה עד בלט ניכר. בהמשך ניתן לראות נוזל עכור מאחורי התופית. לעיתים גם התופית מעורבת במחלה ומופיעים איי פיברין או נוצרות שלפוחיות (Myringitis bullosa). לעיתים בתחילת המחלה ניצפות רק השלפוחיות ורק למחרת מסתבר שמדובר בעצם מחלה של האוזן התיכונה. שלפוחיות על התופית כמחלת תופית מבודדת נדירות יותר. במבוגרים הופעת Myringitis bulosa כחלק מדלקת אוזניים חריפה כרוכה בכאב עז במיוחד וליקוי שמיעה מעורב כלומר, הולכתי ועצבי. מחלה זו יכולה לגרום לליקוי שמיעה עצבי קבוע ונקב קבוע בתופית. יש המציעים במצב זה להוסיף לטיפול האנטיביוטי גם סטרואידים.
בין השלב החריף של הדלקת ועד להחלמה ממנה יש שלב ביניים של דלקת נסיובית עם לעיתים גם משקעים של פיברין הנספגים ברובם. יש להמתין כחודש לאחר המחלה החריפה עד שניתן לבצע בדיקת שמיעה.
דלקת אוזניים נסיובית במבוגר מחייבת בדיקה של הנזופרנקס על מנת לזהות את הסיבה לפרע התפקוד של החצוצרה. משום שהסיבה יכולה להיות מחלה ממארת כקרצינומה או לימפומה בלוע האפי או אף שאתות אחרות באזור הסמוך ללוע (פאראפארינגס). במקרים של פקק שעווה באוזן אין לבצע שטיפת אוזניים באמצעות מזרק. פעולה זו מסוכנת משום שיכולה לגרום להתנקבות של התופית ודלקת של התעלה החיצונית (Otitis externa). דלקת של התעלה החיצונית בקשישים או בחולי סוכרת יכולה להתפשט מעבר לדפנות התעלה והיוצרות מחלה הנקראת Malignant otitis externa שהיא מחלה קשה ומסוכנת.
נחרה והפרעות נשימה בשינה (דום נשימה חסימתי בשינה)
שליש מהחיים אדם ישן ותפקודו בשני השלישים מחייו בהם הוא ער תלוי באיכות שנתו. ילד צריך לישון יותר שעות ביממה ממבוגר. לשינה "ארכיטקטורה" כלומר היא מורכבת משלבים. בעת שינה תקינה הישן עובר בהדרגה שלשבי שינה עמוקים יותר ורק בשינה עמוקה יש חלימה שהיא השלב המשמעותי בשינה. אם שנת ה REM
(Rapid Eye Movements) או שלב "הגלים האיטיים" לא מתקיימים אנו סובלים מעייפות וישנוניות גם לאחר שינה ממושכת. זאת מאחר ומערכת העצבים המרכזית לא קיבלה את צרכיה. קיימת שונות בין אנשים מבחינת כמות ואורך שנת החלימה הנחוצים להם לשם תפקוד טוב לאחר שינה.
קיימות הפרעות שינה שונות כולל Insomnia כלומר קושי להירדם או לישון בזמן ולעיתים מדובר בהפרעה בשעון הביולוגי. אך 90% מהפונים לטיפול עקב פרעות השינה סובלים מהפרעות נשימה בשינה. הפרעת נשימה בשינה היא קושי בשאיפת אויר ("הכנסת"אויר) עד עצירת הנשימה לסירוגין. זאת עקב עליה התנגודת דרכי הנשימה העליות לנשימה ועד חסימתן המלאה לסירוגין. במצב זה יכולה להידרש עבודה נשימתית רבה הכרוכה בהפעלת לחצים שלילים גבוהים יותר בבית החזה על מנת להתגבר על החסימה ולשאוף אוויר. מאמצים אילו גורמים לכך שלא יהיה מעבר לשלבים עמוקים של השינה כיון שכך טונוס השרירים לא יורד. כך יש "פרגמנטציה" כלומר קטיעה והרס של הארכטקטורה התקינה של השינה. מערכת העצבים המרכזית לא קיבלה מנוחה אמיתית, החולה מתעורר עייף, ישנוני וסובל לעיתים מכאב ראש. כמו כן יכול להיות רגיז ולא מרוכז ולהיפגע בתאונות עבודה, בנהיגה או בבית. כאשר אישה נוחרת היא סובלת מפגיעה בדימוי הנשי שלה. בילדים לעומת זאת יכולה להתפתח היפראקטיביות בערות והרטבה לילית.
כאמור מדובר בהפרעה אינספירטורית שהיא הפרעה בשאיפת אויר וממוקמת בדרכי הנשימה העליונות בגובה הלוע והלשון. אין ללוע שלד והוא מורכב מדפנות שריריות בלבד שהטונוס שלהם מאפשר את היוצרות החלל. לכן הפרעות הנשימה בשינה מקורן בבעיה בקטע זה של דרכי הנשימה העליונות. נחרה נוצרת עקב רטט רקמות בגובה הלוע. הרטט נוצר עקב עליה במפל לחצים בגובה הלוע, יצירת לחץ שלילי בניצב לכיוון זרימת האוויר ולמערבולתיות . הגורמים לנחרה והפרעות נשימה בשינה הם ליקויי מבנה כלומר בעיה אנטומית. חלל הלוע תמיד מוצר יותר בשינה מאשר בערות. אך כאשר החלל מוצר, הלשון גדולה, או שקדים מצמצמים את חלל הלוע, ההיצרות הנוספת הנגרמת בשינה גורמת לעליה בתנגודת של זרימת האוויר עד תמט וחסימה לסירוגין.
יש בעיה בהכנסת אוויר, הסימן הראשון לכך יהיה נחרה. נחרה מעידה על מפל לחצים גבוה.
בעת עצירת נשימה ("דום נשימה") אכן ניתן במצב זה לראות ששרירי בית החזה מתכווצים ומנסים להרחיבו, כלומר יש פעולת שרירים שמטרתן לשאוף אוויר אך אוויר לא ניכנס ומדובר בהפרעה חסימתית.
בבדיקה במעבדת השינה ניתן לבדוק במקביל את זרימת האוויר מבעד לאף ולפה, תנועתיות בית החזה, ריווי חמצן, את שלבי השינה באמצעות EEG והתכווצות שרירי הגפיים באמצעות EMG.
לעיתים תזוזות רגלים מחזוריות בשינה, כלומר
Periodic leg movement (או PLM) יכולות לגרום לאי נוחות ופגיעה באיכות השינה ולעיתים מלוות מאמץ נשימתי רב בשינה.
עוצמת הנחירה נבדקת בד"כ אך לעיתים מה שמפריע לסובבים היא הרמונית צלילי הנחרה יותר מאשר עוצמתה. הפסקת נשימה של 10 שניות נקראת Apnea. מצב בו 50% מהאוויר והחמצן ניכנס לריאות נקרא Hypopnea. במבוגר עד 10 אפנאות והיפופנאות בשעה נחשב בגדר הנורמה, בין 20-10 נחשב כדרגת חומרה קלה, בין 40-21 נחשב כדרגת חומרה בינונית ומעל 40 לשעה נחשב כדרגת חומרה קשה. אך במעבדה העבודה הנשימתית , מפלי הלחצים בבית החזה ויקיצות קצרות אינם נבדקים.
נחרה עזה עלולה לגרום לכך שבני הזוג לא יוכלו לשון יחד ונגרמת פגיעה בזוגיות. נחרן יכול לסבול מבעיה סוציאלית בלבד משום שהמאמץ הנשימתי שלו אינו גדול. אך לעומת זאת אדם המוגדר במעבדת שינה כנחרן בלבד ולכאורה בעייתו סוציאלית בלבד, יכול עקב המאמץ הנשימתי לסבול מישנוניות-יתר יומית קשה מכיוון שיש לו קטיעה של ארכיטקטורה של השינה התעוררויות קצרות שאינן מאפשרות לו לישון שינה עמוקה וטובה. יש המאובחנים במעבדה כנחרנים בלבד אך ע"מ שינחרו בלבד ולא תהיינה להן הפסקות נשימה הם עובדים קשות, יוצרים מפלי לחצים גבוהים בבית החזה גורמים במשך הזמן להשלכות בריאותיות קשות. לנחרנים אלו בעיה בריאותית והם יכולים לסבול במשך הזמן מכל ההשלכות שיש לאלו הסובלים מ"דום נשימה בשינה". כלומר יש להם סיכוי יותר גבוה ללקות ביתר לחץ דם קשה לאיזון, מחלות לב ואירוע מוחי.
ליקוי אפשרי נוסף של הבדיקה במעבדת שינה היא שינת לילה ראשון במקום לא מוכר. יש אנשים על כן ששנתם במעבדה יותר שטחית משנתם הרגילה. בנוסף לכך גם החיבור לכבלים המגבילים את יכולת התזוזה בשינה פוגע באיכות שנתם. ככל שהשינה שטחית יותר גם הפרעות הנשימה בשינה קלות יותר מאשר בעת שינה עמוקה בבית. בכל מקרה אין הבדיקה במעבדת השינה יכולה לרמוז על מנגנון ההפרעה וכן על דרך טיפול המתאימה אינדיווידואלית לנבדק.
כאמור לכל הסובלים מנחרה והפרעות נשימה בשינה יש פגם במבנה הקרניופציאלי כלומר במבנה הראש כולל הגולגולת, שלד הפנים ורקמות הרכות כגון הלשון. האנומליות הנפוצות הן הגדלה של הלשון, מיקום לשון אחורי, היצרות הלוע וזווית חדה של בסיס הגולגולת. יש לזכור שגם מחלות ושאתות (גידלים) יכולות לגרום לנחרה והפרעות נשימה בשינה כלימפומה או קרצינמה בבסיס הלשון או בלוע, גידול פרה-פרינגיאלי שמצר את חלל הלוע.
לכן הבסיס להחלטה על הטיפול צריך להיות בדיקת רופא אף, אוזן וגרון כולל אנדוסקופייה, ובנוסף לכך גם צפלומטריה. הצפלומטריה היא בדיקת רנטגן שמדגימה מבנה קרניופציאלי. בבדיקת הצפלומטריה ישנם מדדים ונוסחאות המתארים את האנומליות השונות.
יש להתאים את סוג הטיפול: שמרני או ניתוחי לאדם ולבעייתו.
במידה ונמצא שהאנומליות הללו מקורן בשומן יתר הרי שהטיפול הנכון הוא ירידה במשקל. במידה ואין הדבר ניתן לביצוע כדאי לשקול ניתוח הצרת קיבה (גסטרופלסטיה) שביצועו השתכלל ביותר בשנים אחרונות. טיפול שמרני אפשרי הוא שינה באופן סדיר במכשיר בשם CPAP המזרים עמוד אוויר דרך האף שמונע את התמט וכך את הפרעות בנשימה. המכשיר קטן, לא מאוד מרעיש וקל לנשיאה בתיק. אך מרבית החולים אינם מסוגלים לישון עם המכשיר. טיפולים ניתוחיים כוללים ניתוחי חיך ולוע, מכסה הגרון וניתוחי לשון ולסתות. בשנים אחרונות הוצעו גם טיפולים שזכו לפרסום רב בתקשורת אך נחלו כשלון חרוץ. הטיפול בלייזר בחיך גרם לנזקים לעיתים קשים ואין לבצעו. טיפולים נוספים כגון טיפול בחיך בגלי רדיו אינם הגיוניים יותר מטיפולי הלייזר ויש להיזהר מ"טיפולים חדשניים, יעילים ובטוחים" המפורסמים בתקשורת לעיתים קרובות.
לסיכום, הטיפול בסובלים מנחרה והפרעות נשימה בשינה צריך להיות מותאם אישית לכל מטופל ע"פ בעייתו, צרכיו והבנת הגורמים לבעייתו כלומר מבנהו האנטומי. הטיפול על כן יכול להינתן ע"י רופא אף, אוזן וגרון בהתבססו על הקשבה לתלונותיו של המטופל ובן או בת זוגו, בדיקה מדוקדקת כולל אנדוסקופייה, הדמיה רנטגנית וגם בדיקה במעבדת השינה.

















השאירו תגובה
רוצה להצטרף לדיון?תרגישו חופשי לתרום!