ספונדילוליזיס (ס”ל) מתייחס לפגם בחלק גרמי בין חוליות עמוד השדרה ב Pars inter-articularis. רוב המקרים של ס”ל מערבים את החוליות בהן מירב התנועה בין עמוד שדרה המותני לבין הסקרום. בספונדילוליסטזיס (סל”ט) מתרחשת החלקה קדמית של החוליות שמעל הליקוי יחסית לאלו תחתיו. סל”ט עלול לגרום לתחלואה משמעותית הכוללת כאבים, מתח מוגבר בהמסטרינגס ותופעות נוירולוגיות. הטיפול ברוב המקרים שמרני, אך במקרים בהם יש ליקוי נוירולוגי או עיוותים מתקדמים, יש לשקול התערבות כירורגית.
פתופיזיולוגיה של ספונדילוליזיס: המשטחים המפרקיים של חולייה L5 פונים לפנים ואלו של S1 לאחור. כך נמנעת החלקה קדמית של החוליות המותניות. יישור יתר לומברי גורם ל Pars inter-articularis להיצבט בין החלק התחתון של הפסט של חוליה L4 לבין החלק העליון של הפסט של S1. תנועות חוזרות של יישור יתר עלולות לגרום לשבר מאמץ ולבסוף לס”ל. ליקויים מולדים במבנה בחוליות המותניות והמעבר הסקרלי יכולים להוות גורמי סיכון להיווצרות ס”ל.
פתופיזיולוגיה של ספונדילוליסטזיס: במקרים בהם קיים חסר גרמי ב Pars inter-articularis בשני הצדדים (סל”ט איסטמי טראומתי), גוף החוליה מאבד את הקשר הגרמי לאלמנטים האחוריים של החולייה. הכיוון האלכסוני של S1 בצירוף הנ”ל יכולים לגרום להחלקה קדמית של חולייה L5 על S1. בשלבי הצמיחה, בהם לוחיות הצמיחה עדיין פתוחות, הלחץ הנגרם מההחלקה, יכול לגרום לשינויים בצמיחת החוליות ובעיקר לצורה מעוגלת ככיפה של חולייה S1 בחלקה העליון, וצורה טרפזואידית של חוליה L5 שמעליה. כוחות גזירה מופעלים על לוחית הצמיחה שהיא החלק החלש ביותר בשלד הצומח, כיוון שפחות עמידה לכוחות גזירה. כוחות גזירה אלו עלולים לגרום לשבר דרך לוחית הצמיחה ולגרום להחלקה של כל החולייה.
במקרים בהן קיים חסר מולד בפסטות של חולייה S1 (סל”ט דיספלסטי),כשחלה החלקה, האלמנטים האחוריים של גוף החולייה מחליקים אף הם, מה שעלול לגרום להיצרות תעלת השדרה וסינדרום קאודה אקווינה
במבוגרים, לאחר סגירת לוחית הצמיחה, ההחלקה מתרחשת בגובה הדיסק הבין חולייתי העובר ניוון.
מהלך טבעי: החמרה במידת ההחלקה בסל”ט תלויה במספר גורמים: 1. מידת המתיחה של המייצבים האנטומיים, שהם הרצועות האורכיות האחוריות והקדמיות (ALL ו PLL), הדיסק הבין חולייתי, ולוחית הצמיחה. 2. ניוון של הדיסק 3. יצוב ספונטאני של החולייה שהחליקה, החל בין הגילאים 13-17 שנים.
יש להדגיש, כי עם גמר הצמיחה, אין למעשה המשך גלישה של החוליות. הנטייה להחמרת הגלישה מתרחשת בעיקר בתקופת הצמיחה המהירה לגובה.
סיכויי החמרת הגלישה גדולים יותר בבנות, בלוקים בסל”ט בגיל שלפני הצמיחה המהירה, בצורה טרפזואידית של L5, בצורת כיפה של חולייה S1 דיספלסטית ובזווית החלקה גבוהה.
סל”ט עלול לגרום לשינויים במישור הצדדי של עמוד השדרה והאגן. בהחלקה החמורה יכול להיווצר קיפוזיס במפגש לומבוסקרלי. חוסר האיזון במישור הסגיטלי, מתבטא תחילה גם בלורדוזיס לומברי מוגבר וסיבוב אחורי (Rtroversion) מוגבר של האגן Pelvic tilt בשל קיצור המסטרינגס. קיצור זה יכול להוביל לכיפוף ברכיים. המנח הלקוי של הגב האגן והגפיים התחתונות במישור הסגיטלי גורמים להוצאת אנרגיה גבוהה יותר בהליכה ובעמידה.
הגדרות: מידת החומרה של ס”ל נקבעת לפי פוטנציאל ההחלמה בהתבסס על בדיקת CT. בשלב המוקדם מודגמת ספיגת עצם מקומית או קו שבר דקיק. בשלב המתקדם (פרוגרסיבי) מודגם קו שבר רחב יותר ורסיסים קטנים של עצם ובשלב הסופי שינויים סקלרוטיים. בשלב המוקדם קיים סיכוי של 45% לריפוי, בשלב המתקדם 4% בלבד ובשלב הסופי אין סיכוי לחיבור. לס”ל של חולייה L4 סיכויים טובים יותר להחלמה (89%, 50% ו 0% בהתאמה לשלבים השונים).
סל”ט מחולק ל 5 סוגים בהתאם לאטיולוגיה. דיספלסטי, איסטמי, דגנרטיבי, פוסט-טראומתי ופתולוגי. סוג נוסף, השישי, הוגדר לאחרונה, ומתייחס להחלקה החלה בשל אי יציבות מכאנית, המופיעה ב 20% מהילדים הלוקים בספסטיסיטי (שיתוק מוחין למשל), לאחר ניתוחי למינקטומי לצורך רהיזוטומי.
מידת ההחלקה נמדדת על פי חומרתה בהתאם לשטח העליון של גוף חוליה S1. בשלב 0 אין החלקה. בשלב 1 החלקה של 0-25%, שלב 2 25-50% החלקה. שלב 3 50-75% החלקה שלב 4 75-100% החלקה, ומעל 100% החלקה, דרגה 5, קרויה גם ספונדילופטוזיס.
תלונות: לרוב המטופלים הלוקים בס”ל בלבד אין תלונות. לעתים יתכן כאב בתנועות יישור יתר או במקרה של ס”ל חד צדדי, בכיפוף לצד בו קיים הליקוי.
רוב המטופלים הלוקים בסל”ט הם מעל גיל 10 שנים. רובם מתלונן על כאבי גב תחתון, עוסק או עסק בספורט המערב תנועות יישור יתר, כיפוף קיצוני או סיבובים. לרוב חומרת התלונות קשורה ישירות במידת ההחלקה. מלבד כאב יתכנו גם סימנם נוירולוגיים, קיצור המסטרינגס והליכה ברכינה (Crouched gait). התלונה העיקרית היא כאב גב תחתון הקורן לעכוזים ולירכיים מאחור וקשור לחוסר יציבות סגמנטלית, הגורם למתח מוגבר ברצועות ובשרירים פאראספינליים וכן בחוסר האיזון בין האגן לעמוד השדרה במישור הסגיטלי הגורם לעומס מוגבר על השרירים.
גירוי עצבי של שורש L5 בשל לחץ בפורמינה או בתעלת השדרה, מותנה במידת ההחלקה של החוליות.
בבדיקה הגופנית ייתכנו הממצאים הבאים: 1. השטחה של הלורדוזיס הלומברי וניתן למשש מדרגה בזיז האחורי, 2. הגבלת תנועות במישור כיפוף ויישור של עמ”ש מותני 3. כאב בתנוחת יישור יתר בעמידה על רגל אחת 4. קיצור המסטרינגס ומבחן SLR חיובי
אבחנה מבדלת: ס”ל ו סל”ט הם בין הגורמים השכיחים לכאבי גב תחתון בילדים ובמתבגרים. עוד סיבות לכאבי גב בגיל זה כוללות טראומה, שבר של טבעת האפופיזה, פריצת דיסק, מחלות דלקתיות, זיהומים (דיסקיטיס) וגידולים.
סקוליוזיס קיים ב 47% מהלוקים בסל”ט. שכיח יותר בסוג הדיספלסטי. סקוליוזיס יכול לנבוע מהחלקה עם מרכיב סיבובי, או ביטוי אנטאלגי. יתכן גם שוירמן קיפוזיס.
הדמייה: מטרת הצילומים לאבחן מציאות השבר, להגדיר באיזה שלב מדובר, לנבא פרוגנוזה ולהחליט על הטיפול. הבדיקה הראשונה היא צילום בעמידה של עמוד שדרה ואגן לכל האורך. יש להדגים את כנפי האיליום על מנת לקבוע מהו גיל העצמות לפי סימן ריסר, ובהתאם מהם סיכויי התקדמות ההחלקה. בצילומים אלכסוניים אופייני מראה הקולר של הכלב הסקוטי. בליסטזיס סימפטומטי, צילומים ביישור וכיפוף מסייעים באבחנת אי יציבות סגמנטלית.
בדיקת CT היא הבדיקה היעילה ביותר בקביעת השלב של הפגיעה הגרמית מוקדם מתקדם או סופי. למיפוי עצמות דרגת רגישות גבוהה אך מובהקות נמוכה. בדיקת SPECT יעילה יותר מבחינה זו ויכולה לאבחן תגובות עומס גרמי עוד לפני השבר, אבל המובהקות והרגישות אינן גבוהות ומידת החשיפה לקרינה גבוהה.
MRI יעיל באבחון בצקת עצם בשלבים המוקדמים וכן במעורבות הדיסק ולחץ על שורשי העצבים או הקאודה אקווינה.
טיפול: עקרונות הטיפול השמרני הם תרופות NSAID, שינוי פעילות, שיקום גופני ומחוך. הטיפול הפיזיותראפי מתמקד בהקלת כוחות מתיחה במפגש לומבוסקרלי (מתיחות המסטרינגס ומכופפי ירך), חיזוק שרירי שלד (שריר בטן עמוקים ומולטיפידוס).
בפגיעות איסטמיות מוקדמות ניתן לטפל כמו בשברי מאמץ במחוך למשך 3-6 חודשים. סיכויי החלמה בטיפול לא ניתוחי בס”ל חד צדדי מגיעים ל 71%. 68% סיכויי החלמה בס”ל אקוטי ו 28% בשלב המתקדם. בחלוף התלונות, המטופלים חוזרים לפעילות מלאה. מעקב יש לקיים עד סוף הצמיחה.
התוויות לטיפול כירורגי הן המשך כאבים, למרות טיפול שמרני משך 6 חודשים, התקדמות לסל”ט סימפטומטי או התפתחות סימנים נוירולוגיים. הזרקה של חומר מאלחש לאיזור השבר, יכול לשמש כגורם פרוגנוסטי בתכנון טיפול לייצוב השבר.
טיפול כירורגי: בבסיס הטיפול הכירורגי שני עקרונות: איחוי השבר או ייצוב הסגמנט שהחליק. תיקון השבר האיסטמי נהוג בגיל צעיר מ 20 שנה, בסיכוי טוב לחיבור כפי שמודגם בבדיקת SPECT, בספונילוליזיס סימפטומטי כפי שמוכח בהזרקה לשבר, בליקוי הקטן מ 3 מ”מ באיסטמוס ובמקרי סל”ט בדרגה 1. תנאים נוספים לנסות להשיג איחוי של השבר הם דיסק בין חולייתי בריא ומפרקי פסט תקינים כפי שמודגם ב MRI וסגמנט יציב כפי שמודגם בצילומי כיפוף ויישור.
ספינה ביפידה אוקולטה מהווה התווית נגד לניסיון איחוי.
היתרונות באיחוי השבר ברורים: התנועה בסגמנט נשמרת (לעומת אובדנה בניתוח איחוי חוליות) ואין פגיעה בצמיחת החוליות.
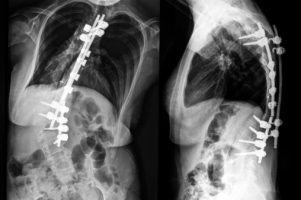
איחוי חוליות ללא רדוקציה, הוא האופציה השנייה והשכיחה יותר במקרי ס”ל סימפטומטי בגובה L5-S1 עם או ללא סל”ט בדרגה נמוכה. בניתוח מאחים את חוליה L5 (לרוב את הזיזים הצדדיים) לסקרום. הניתוח פשוט יחסית. החיסרון העיקרי הכרוך בו, הוא אובדן טווח תנועה בין L5-S1.
לסל”ט דרגה 1 או 2 בד”כ פרוגנוזה טובה יחסית. הטיפול לרוב שמרני כל עוד ההחלקה יציבה. אם הכאב ממשיך, ניתן לשקול קיבוע של הסגמנט הבלתי יציב לסגמנט שמתחתיו (למשל L5 לסקרום). איחוי חוליות יש לשקול במקרי החלקה מעל 30% בילד בגיל צמיחה בגלל הסיכון בהתקדמות ההחלקה.
בילדים יש הנוהגים לקבע את החוליות בשתל עצם ללא משתל המחייב הוצאה מאוחרת יותר, ולכן, לאחר הניתוח יש להשתמש במחוך קשיח.
רדוקציה של ליסטזיס בעזרת מכשור אפשרית, אך טומנת בחובה סיכון לפגיעה נוירולוגית.
בסל”ט בדרגה גבוהה הטיפול כירורגי ומטרתו למנוע החמרה של ההחלקה, לשפר או לתקן איזון מנח עמ”ש ואגן במישור הסגיטלי ולטפל במקרים בהם קיים לחץ על שורשי עצבים. ניסיון לתקן החלקה או להקטין את מידת ההחלקה, עלול לגרום ללחץ על שורשי עצבים. סיכוי ללקות בסיבוך זה מוערך בכ 2.75% (0-14%) לעומת 0.47% (0-4%) בקיבוע ללא רדוקציה (In situ).
Mataliotakis GI. Tsirikos AI. Spondylolysis and spondylolisthesis in children and adolescents: current concepts and treatment. Orthopaedics and Trauma. (2017); 31:395-401
הערות העורך: לפני מספר חודשים פנה אלי נער בגיל 15, כדורסלן, כאבי גב תחתון, מזה חודשיים, ללא טראומה ברורה ברקע, מחמירים בספורט נרגעים במנוחה, אינם מעירים משינה ללא הקרנה משמעותית, אך גם ללא שיפור משמעותי עם ירודה בפעילות. הנער עמד לחדש את פעילות הכדורסל לקראת פתיחת הליגה, בשל הכאב פנה לבדיקה. טווח התנועה היה מוגבל בכיפוף, כאב מוגבר במתיחה לאחור, בדיקה נוירולוגית היתה תקינה, נמצא קיצור המסטרינגס דו צדדי. לאור הממצאים באנמנזה וובדקיה הגופנית שיערתי כי אים מדובר בכאב בלתי ספציפי בלבד ולכן הפניתי לצילומים. בצילום חשד ספודילוליזיס ללא ליסטזיס. מהי הבדיקה הבאה? מיפוי? SPECT? CT רגיל? MRI?
לפני החלטה על המשך הבירור, חשוב היה להבהיר לנער ולמשפחה, כי בנוכחות כאב שאינו משתפר, קו הטיפול המתבקש הוא שינוי פעילות, ובמקרה המתואר, הפסקת כל פעילות בה עומס הכרוך בתנועות כיפוף ויישור קיצוניות וכמובן קפיצות ושינויי כיוון חדים, כלומר אין כדורסל. הנער הבין והסכים. בחרתי בבדיקת ההדמייה בה אין חשיפה לקרינה מייננת. הנער נשלח לבדיקת MRI והוחל בטיפול במחוך קשיח לגב תחתון במקביל להפסקת פעילות ספורט. ב MRI אוששה אבחנת ספונילוליזיס ללא ליסטזיס, מפרקי הפסט והדיסק הבין חולייתי נמצאו תקינים. הודגמה בצקת ברקמות עמוקות ובצקת עצם בפרס אינטארטיקולריס של חולייה L5 דו צדדית. לאחר חודשיים פסקו הכאבים. חל שיפור ניכר בטווח התנועה והיעלמות הכאב ביישור יתר.
איך ממשיכים? מוודאים חיבור ב CT? חוזרים על MRI ומשווים לבדיקה קודמת? מחזירים לספורט? בחרתי שוב בדיון עם המשפחה, מתוך כוונה להמשיך ולמנוע חשיפה לקרינה מייננת, במחיר של אי וודאות מלאה באבחנה וחזרה הדרגתית לפעילות. הנער הסכים. ב- MRI חוזר הודגם שיפור בבצקת מלווה ברקמות רכות. כלומר הושגו שיפור קליני ושיפור רדיולוגי. בחרתי להוריד שעות במחוך, להחזיר לפעילות ריצה מתונה והליכה מזורזת, עדיין ללא כדורסל. הנער חופשי מכאבים. לגבי כדורסל בעוד חודש כל עוד כאבים אינם מתחדשים.
ספונדילוליזיס וספונילוליסטזיס אכן שכיחים בילדים ומתבגרים, אבל סיבת הכאבים הראשונה, היא עדיין כאב גב בלתי ספציפי. קל מאד להיגרר לרפואה ה”קלה” יותר, לשלוח לצילומים, מיפוי ו CT. ייתכן שנגיע לאבחנה מדויקת יותר, במחיר של חשיפה לכמות בלתי מבוטלת של קרינה, אבל סיכוי גבוה כי אסטרטגיית הטיפול לא תשתנה. חשוב במקרים אלו לתאם עמדות עם המשפחה והנער/ה, כי שיתוף הפעולה וההיענות להפסקה מספורט לשימוש במחוך ולטיפול הפיזיותרפי חשובים להשגת ריפוי.
















השאירו תגובה
רוצה להצטרף לדיון?תרגישו חופשי לתרום!