
תוספים מסייעים בהשגת יעד רמות ויטמין D בדם (מתוך כנס ה-ACP Internal Medicine Meeting)
מרבית המבוגרים בארצות הברית אינם מקבלים כמות מספקת של ויטמין D, אך מתן תוספים מסייע למטופלים להשיג את ההקצאה התזונתית

מרבית המבוגרים בארצות הברית אינם מקבלים כמות מספקת של ויטמין D, אך מתן תוספים מסייע למטופלים להשיג את ההקצאה התזונתית

פעילות גופנית אירובית בעצימות בינונית או גבוהה המבוצעת בשעות הערב מלווה בסיכון הנמוך ביותר לתמותה, תחלואה קרדיווסקולארית ותחלואה מיקרווסקולארית במבוגרים
מנהל המזון והתרופות האמריקאי (Food and Drug Administration) אישר את מתן טבליות Pivmecillinam לטיפול בזיהומים לא-מסובכים בדרכי השתן משנית לחיידקי

האם שינה היא אחד המנגונים המסייעים למח לנקז ולהפטר מהצטברות של “זבל כימי”? מאמר מתוך NATURE | מאמר ב-JAMA לכל הטיפים

הפינה הפעם עוסקת בשאלה האם הטיפול ב-ADHD מזיק למטופל. למאמר המוזכר בסרטון לחצו כאן בחסות בלתי תלויה של חברת נובונורדיסק

מעבר מתרופות מניעתיות לאנגיואדמה תורשתית הניתנות בזריקה ל-Berotralstat, מעכב פומי ל-kallikrein בפלסמה, נסבל באופן כללי היטב ובעל שליטה טובה בתסמיני HAE, כך עולה ממחקר חדש שפורסם ב- Annals of Allergy, Asthma & Immunology.

מנהל המזון והתרופות האמריקאי (Food and Drug Administration) אישר את הטיפול ב- Lutathera (או Lutetium Lu 177 Dotatate) לטיפול בילדים

מנתונים חדשים שפורסמו בכתב העת American Journal of Sports Medicine עולה כי תיקון ארתרוסקופי מלווה בתוצאות טובות יותר בחולים עם

בחולים עם אבחנה של סיפיליס שיעורים גבוהים יותר של אירועים קרדיווסקולאריים, דוגמת אירוע מוחי, אוטם לבבי ותמותה, בהשוואה לביקורות תואמות,
מתוצאות מטה-אנליזה חדשה שפורסמו בכתב העת Rheumatology עולה כי שכיחות דלקת מפרקים פסוריאטית (Psoriatic Arthritis) עומדת על
אלגוריתם לניבוי פגיעה חריפה בכליות במטופלי ציספלטין הוצג במחקר חדש שפורסם ב-BMJ וזמין כעת גם באופן מקוון

ניהול מחלות לב וכלי דם הוא היבט שלעתים קרובות נזנח, אך הוא קריטי כשמדובר בטיפול באנשים עם

שימוש במד מלח או חיישן במזון עצמו יכול לסייע בהפחתת צריכת הנתרן ולשיפור השליטה על יתר לחץ דם בקהילה, כך על פי מחקר שתוצאותיו הוצגו בקונגרס העולמי לנפרולוגיה

דיכוי חיסוני הוא גורם סיכון בלתי תלוי לתוצאות גרועות יותר בחולים עם קרצינומה של תאי קשקש עוריים, כך על פי מחקר שהוצג במפגש ה-American College of Mohs Surgery

משחקי וידאו ממוקדים יכולים לסייע בהפחתת סימפטומים של הפרעת קשב וריכוז ודיכאון בילדים ובני נוער, כך עולה מתוצאות מטה-אנליזה שהוצגה במפגש השנתי של האגודה הפסיכיאטרית האמריקאית

לפניכם סקירת העיתונות לחודש אפריל 2024 מאת פרופ’ יודפת, מתוך אתר החברה ליתר לחץ דם.

בגליון זה: סרטן בלוטת התריס, מאמרים אורחים, בקיצור נמרץ ועוד
המונח “זמן להתייצבות קלינית” (Time to Clinical Stability- TCS) מוגדר ונמצא בשימוש במבוגרים. מדובר בקריטריונים פיזיולוגיים מקובלים
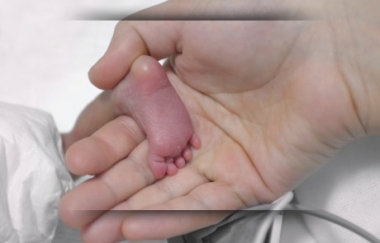
מנתונים חדשים שפורסמו בכתב העת Journal of Perinatology מדווחים חוקרים על תוצאות מחקר חדש מהן עולה כי משטר הכולל מתן 13 מנות של ויטמין K לווה בשיפור משמעותי של פרופיל תפקודי קרישה בתינוקות, בהשוואה למשטר טיפול הכולל מתן שלוש מנות פומיות של ויטמין K. ד”ר ברזילי, עורך מדור נאונטולוגיה, מוסיף מהערותיו.

דלקת חריפה של הסינוסים הינה אחת מהסיבות השכיחות לשימוש באנטיביוטיקה בילדים. עם זאת, לא קיים קונצנזוס לגבי

גולש יקר ! ידיעה זו מיועדת לסגל הרפואי בלבד ואינה מאושרת לצפייה לקהל הרחב. אנא בצע LOG

בקיצור נמרץ – לקט מחקרים מן המחצית הראשונה של חודש מארס 2024
גולש יקר ! ידיעה זו מיועדת לסגל הרפואי בלבד ואינה מאושרת לצפייה לקהל הרחב. אנא בצע LOG

בתאריך 1.5.24 התקיים וובינר ארגון הרוקחות בנושא מעורבות הרוקח בניהול החולה עם אי ספיקת לב. באפשרותכם לצפות בהרצאתו של ד”ר אביב אברהם

להרצאה לחצו כאן

לפניכם הרצאות הוובינר שהתקיים ב-13.3.24 בהשתתפות ד”ר עידית דותן, ד”ר טלי שטיינמץ וד”ר קרן סקלסקי. להרצאות לחצו
לפניכם הקלטת המפגש בהנחיית ד”ר פנינה רוטמן-פיקלני ובהשתתפות פרופ’ דויד קנדלר. לאחר הרצאתו של פרופ’ דויד קנדלר
לפניכם הקלטת המפגש שהתקיים ב-4.3.24, בהנחיית ד”ר נטלי לרנר מהאיגוד הישראלי לרפואת המשפחה ובהשתתפות פרופ’ איל רובינשטוק,

לפניכם הקלטת המפגש שהתקיים ב-26.2.24, בהנחיית ד”ר נטלי לרנר מהאיגוד הישראלי לרפואת המשפחה ובהשתתפות ד”ר נירית לב,

לפניכם הרצאה ודיון בין ד”ר ליאת ברזילי יוסף ופרופ’ איתמר רז על איזון חשיבות האיזון הגליקמי, מתוך

לפניכם הרצאות הוובינר שהתקיים ב7.3.24 מטעם המועצה הלאומית לסוכרת ובהנחיית ד”ר יואל טולדנו. דברי פתיחה ומבוא, ד”ר

משרד הבריאות מודיע כי ד״ר נועם יהודאי נבחר היום (ד, 1.5.24), לנהל את המרכז הרפואי צפון (פוריה). ד”ר יהודאי שימש בשנתיים האחרונות כסגן מנהל מרכז רפואי צפון (פוריה), תפקיד אליו הגיע לאחר מספר שנים כסגן מנהל מרכז רפואי בני ציון שבחיפה. ד”ר יהודאי יחליף את פרופ’ ארז און שפורש מתפקידו לאחר 11 שנים.

מינוי חדש במרכז רפואי צפון: ד”ר מערוף מוסא מונה למנהל המלר”ד (המחלקה לרפואה דחופה) – המיון במרכז רפואי צפון (פוריה). מנהל המחלקה לרפואה דחופה (המלר”ד), ד”ר מערוף מוסא הגיע מהמרכז הרפואי בני ציון בחיפה

בשנה ה-22 ברציפות: כנס Biomed Israel 2024 ייערך בסוף מאי בתל אביב ויציג את מיטב החידושים של תעשיית מדעי החיים הישראלית; למעלה מ-100 חברות יציגו את הפתרונות והטכנולוגיות שפיתחו ויספקו הזדמנות ייחודית לאלפי המבקרים להתעדכן בחדשנות בתחומי הביומד וטכנולוגיות הבריאות

סקר חדש ומקיף שערכה מכבי שירותי בריאות במלאת חצי שנה למלחמת ‘חרבות ברזל’ חושף את המצב הבריאותי של הציבור הישראלי, כפי שהוא עצמו תופס אותו, רגע לפני חג הפסח. מהסקר עולה נתון מדאיג: עליה של יותר מ-100% בשיעור האזרחים שתופסים את מצבם הבריאותי כבינוני או גרוע בהשוואה לתקופה שלפני המלחמה

בהודעה משותפת למשרד האוצר ומשרד הבריאות, מנכ”לי המשרדים קבעו היום כי ההקמה והתפעול של בית החולים החדש בבאר שבע יהיה במודל משולב של קופות החולים מאוחדת ולאומית ובית החולים שיבא, תוך שהבעלות תהיה של קופות החולים וההפעלה תהיה על ידי בית החולים שיבא שעימו יתקשרו הקופות.

הכנס השנתי הגדול בישראל למטפלים ברפואה משלימה ואינטגרטיבית יתקיים בתאריכים 5-6.7.20225 עד 6 ביולי 2022! מפגש פסגה של 1,500 מטפלים

כיצד יראה עולם הרפואה בעוד 20 שנה? על השאלות האלו יענו גדולי המומחים מישראל ומהעולם בכנס החשוב והמוביל ביותר בעולם

ביום שני הקרוב 16.5.22 יתקיים הכנס השנתי של בריאות הציבור במכללה האקדמית אשקלון בשיתוף הגופים המובילים את

האירוע השנתי של תעשיית מדעי החיים בישראל; בין הדוברים: מייקל דולסטן פייזר, פרופ’ רוברט לנגר ועוד. זו השנה
המפגש יתקיים בזום, ב 12 במאי 2022, בין השעות 09:00 15:00. להרשמה לחצו כאן לתוכנית לחצו כאן
נא ציין כתובת דואר אלקטרוני שבה אתה מקבל דיוורי e-Med או זו שציינת בכרטיס האישי שלך.
קישור לאיפוס סיסמא נשלח למייל.
חזרה להתחברות
תגובות אחרונות