לקראת יום השחפת העולמי שיערך מחר (24.03.2022), ערכה המחלקה לשחפת ולאיידס באגף לאפידמיולוגיה בשירותי בריאות הציבור את הוובינר בנושא “התוכנית הלאומית למיגור השחפת בארץ – 25 שנה לפעולה” שהתקיים ביום אתמול (ג’), 22.03.2022, בהשתתפות אנשי המקצוע במשרד הבריאות.
להלן מספר נתונים על מחלת השחפת בעולם ובישראל: ארגון הבריאות העולמי מעריך כי בשנת 2020 חלו בשחפת כ-9.9 מיליון איש, בעיקר בדרום מזרח אסיה, באפריקה דרומית לסהרה ובאזור המערבי של האוקיינוס השקט.
בישראל, שיעורי התחלואה בשחפת יחסית נמוכים, וירדו בצורה ניכרת בין השנים 2020-2015 מ-3.3 ל-1.7 מקרי תחלואה ל-100,000 אוכלוסייה.
במהלך שנת 2020 דווח למחלקה לשחפת ואיידס במשרד הבריאות על 158 חולי שחפת חדשים בישראל.
משנת 1997 (01.04.1997) מופעלת בישראל התוכנית הלאומית למיגור השחפת ע”י משרד הבריאות בשיתוף ארבעת קופות החולים. המחלקה לשחפת ואיידס בשירותי בריאות הציבור מנהלת את התוכנית בשיתוף עם מספר גורמים המטפלים: תשעה מרכזים ייחודיים לאבחון וטיפול בשחפת (מלש”חים), שתי מעבדות שירות ייחודיות ובפיקוח כל לשכות הבריאות. לב התוכנית הוא מתן טיפול תרופתי אנטי-שחפתי בהשגחה ישירה.
לשכות הבריאות המחוזיות והנפתיות, בשיתוף פעולה עם גורמים נוספים במשרד ומחוצה לו, פועלים לאיתור מקרי תחלואה הן באזרחי ישראל והן בקרב תושבים שאינם אזרחי ישראל. ישנה סדרה של נהלים במספר רב של נושאים הקשורים למניעה וטיפול במחלת השחפת כולל נהלים עדכניים על דרכי התמודדות עם תחלואה בשחפת בבתי חולים כלליים ובאתרים בהם ישנו שיעור גבוה של אוכלוסייה בסיכון יתר.
שחפת – היסטוריה ואפידמיולוגיה:
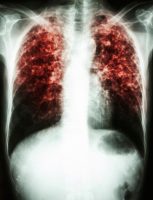
ב- 24 במרץ 1882, הודיע ד”ר רוברט קוך (Dr. R. Koch) על גילוי החיידק הגורם למחלת השחפת Mycobacterium Tuberculosis)). באותה תקופה גרמה המחלה למוות של אחד מכל שבעה אנשים באירופה ובאמריקה. למרות התקוות הגדולות שליוו את גילוי החיידק, מתו משחפת מאז ועד היום לפחות עוד 200 מיליון בני אדם בעולם. משנות ה- 80 אנחנו עדים לעליה בתחלואה בשחפת במדינות מפותחות ובשאר העולם. ב- 1993 הכריז ארגון הבריאות העולמי בפעם הראשונה בתולדותיו על מחלת השחפת כעל מצב חירום עולמי (Global Emergency). בארץ, כמו בעולם, מתייחסים בכובד ראש למגמות אלה. עקב העלייה בשיעור השחפת בארץ, ב-?1996 שר הבריאות בהסתמכות על פקודת בריאות העם (1940), הגדיר את השחפת לפי לשון החוק “כמחלה מידבקת מסוכנת”. ומשנת 1997 פועלת בישראל, התכנית הלאומית למיגור השחפת.
מאפייני הטיפול בשחפת:
על מנת להגיע לריפוי מלא, יש צורך בנטילה סדירה ומלאה של מספר תרופות אנטיביוטיות משך שישה חודשים, לכל הפחות. טיפול כזה יביא לריפוי מלא ביותר מ- 90% מהחולים. אי-השלמת הטיפול עלול לגרום לחידוש המחלה ולהמשך הפצת חיידקי השחפת. טיפול בלתי סדיר מביא להתפתחות זנים עמידים לתרופות וסיכון להפצתם. על מנת להבטיח את השלמת הטיפול אצל החולה והיענות טובה, השיטה המועדפת והמומלצת ע”י ארגון הבריאות העולמי והמאומצת ע”י משרד הבריאות היא שיטת טיפול בהשגחה ישירה DOTS (Directly Observed Treatment Short-course).
שחפת עמידה – TB-MDR (multi-drug resistant TB) ו-XDR (extensive resistant TB):
נטילת טיפול תרופתי לשחפת באופן לא סדיר, עלולה לגרום להופעת זנים של חיידק שאינם מגיבים (עמידים) לשתי תרופות עיקריות לטיפול בשחפת: Isoniazidו- Rifampicin או לתרופות נוספות.
כמו כן, ישנם ברחבי העולם דיווחים על תופעה של שחפת עמידה לרוב התרופות הקיימות כיום (XDR-TB Extremely drug resistant). דבר זה מגביל מאוד את אפשרויות הטיפול בחולים שנדבקו בחיידק זה.
תופעה זו קיימת ברוב מדינות העולם וגם בישראל. בישראל אותרו מקרים בודדים של זני שחפת העונים על הגדרה של עמידות קיצונית לתרופות.
משרד הבריאות וקופות החולים משקיעים מאמצים רבים לאבחון, מעקב וטיפול בחולים אלו כחלק מהתוכנית הלאומית למיגור השחפת, כדי לאפשר לחולים אלה נגישות לטיפול אפקטיבי.
כמו כן, המחלקה לשחפת ולאיידס, בשיתוף המעבדות הארציות לשחפת והמרכזים לאבחון וטיפול בשחפת, ממשיכים לעקוב אחר ההתפתחויות בנושא בעולם ובישראל, כדי להמשיך ולספק מענה על פי הסטנדרטים הגבוהים ביותר.
בימים הקרובים יושלם מערך של הקמת החברה הישראלית לשחפת ולמחלות מיקובקטריאליות. אחת המטרות החברה הינה לשמר, לפתח ולהפיץ את ‘תורת הידע’ כפי שמתנהלת באופן ייחודי במדינת ישראל.
בברכה,
ענת דניאלי לב
דוברת משרד הבריאות















השאירו תגובה
רוצה להצטרף לדיון?תרגישו חופשי לתרום!